世界人口中三分之一到一半人的身体内都带有幽门螺杆菌,它是一种侵染胃,并能在那里引起溃疡与癌症的“慢细菌”。
在1979年,澳大利亚皇家珀斯医院的病理学家J. Robin Warren观察到一种令人迷惑的现象。在检查取自接受过胃的活组织检查的病人的组织标本时,他注意到在几个样本中大量弯曲的与螺旋形的细菌。通常,在这些微生物能够在胃中定居下来前,胃酸会消灭它们。但是Warren看到的那些细菌存在于该器官的厚肌肉层下,这层肌肉覆盖着胃组织,保护它们不受酸的影响。

Warren也注意到,细菌只存在于发炎的组织标本中。他迫切想知道这些微生物是否可能由于某种原因和发炎有关,他指望从文献中得到一些线索,他了解到德国病理学家早在一个世纪前就已经看见过类似的微生物。因为他们不能够使这种细菌在培养中生长,所以他们的发现被忽略了,接着被忘记了。
在名为Barry J.Marshall的热心的年轻学员的帮助下,Warren也难于使这种不知名的细菌在培养中生长。他在1981年开始进行研究。到1982年4月,这两个人尝试培养了取自30来个病人的标本——全都没有成功。接着复活节到了。医院实验室的工作人员偶然地把培养平板保管了5天,而不是通常的2天时间。在第5天,菌落出现了。工作人员将它们命名为幽门弯曲杆菌(Clampylobaeter pyloridis),因为它们类似于在肠道中发现的弯曲杆菌属的病原细菌。1983年初,Warren与Marshall就发表了他们的第一篇报告,并且在几个月内,世界上的科学家们都分离出了这种细菌。他们发现,它实际上不适于归入弯曲杆菌属。
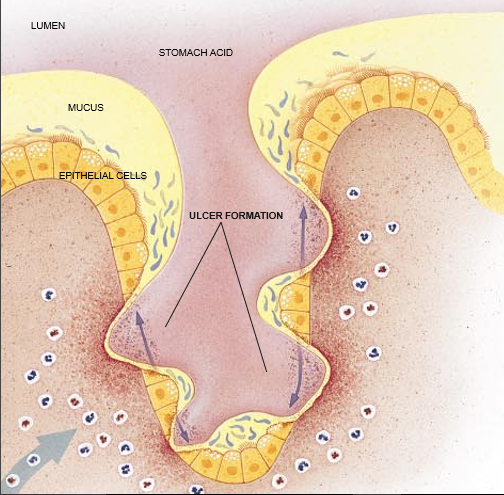
这种关系产生了一个新的问题:发炎的组织是否以某种方式让幽门螺杆菌在这里定殖:或者这些微生物确实引起发炎?研究证明,第二种假设是正确的。在一次研究中,两个男性志愿者——包括Marshall在内——实际摄入了这些微生物[见框内文字]。他们两人的胃原来都是健康的,但是开始发生胃炎,并且随后更严重了。同样地,当动物摄入了幽门螺杆菌时,胃炎就随之发生。在另外一些研究中,抗菌炎两者会持续几十年,甚至一生。而且这种状况可以导致胃和与胃相连的小肠的延伸部份,即十二指肠的溃疡。幽门螺杆菌可能也是几种类型的胃癌的原因。
40多年前,医生们就认识到大多数患消化性溃疡的人也有慢性表性胃炎。因为种种原因,虽然确定了幽门螺杆菌侵染与胃炎的联系,但是医学界并没有推测出这种细菌也会促使消化性溃疡的发生。而前几代医学院的学生学到的是,紧张使胃产生许多酸,它们又导致溃疡这一理论起源于德国科学家Schwarts所进行的研究。在二十世纪10年代,注意到十二指肠溃疡仅仅发生在胃中有酸存在的那些个体中后,他杜撰这样一句话:“没有酸就没有溃疡。”虽然胃酸对于溃疡的形成必不可少的,但是它不足以解释它们的发生——太多数患有溃疡的人都有正常数量的胃酸,并且一胃酸水平很高的人从未得过溃疡。
尽管如此,当7O年代安全而能有效地减少胃酸的药剂被推广后,溃疡的紧张一胃酸理论的可受性更加增大了。许多病人第一次服用叫做组胺2一受体封闭剂(H2一受体封闭剂)的这些药物时痛感消失了。这种药往往立刻治愈溃疡。但是当病人停止服用它们时,他们的溃疡一般又复发了。因此,病人要多年服用H2一受体封闭剂。由于溃疡病盛行——世界人口的百分之五至十在一生的某个时候得这种病——H2一受体封闭剂成了世界上最赚钱的药剂不会使人感到意外。大制药公司觉得没有多大必要去开发消化道溃疡的替换药物或者鼓励它们的生产。

细菌与溃疡病
实际上,溃疡可以由称为非甾类的抗炎症制剂的药物引起,这些药物包括阿斯匹林,并且时常被用于治疗慢性关节炎。但是所有证据现在都表明,幽门螺杆菌几乎引起了所有与药物无关的溃疡病例。的确,几乎所有患这种溃疡的病人都感染了幽门螺杆菌,以美国为例,相对于同龄对照组的大约30%的人是感染了幽门螺杆菌的。几乎所有息十二指肠溃疡的个人都有幽门螺杆菌存在于十二指肠中。研究表明,幽门螺杆菌侵染与慢性胃炎使10年至20年内受细菌侵染而发生消化性溃疡的危险增大8至12倍。许多抗菌药物能够防止幽门螺杆菌侵染与治愈胃炎,从而显著地降低了病人的溃疡会复发的可能性。但是没有人勿需特殊的抗菌素治疗就能抵御幽门螺杆菌的侵染。
当有些人遇到幽门螺杆菌时,他的或她的免疫系统就会作出反应,产生能够粘合到一些侵入者上并使其无能力侵染的分子,即抗体。这些抗体不能消灭这些微生物,但是血液试验容易揭示抗体的存在,所以检测侵染是简单的。调查结果一致表明,世界人口中三分之一到半的人带有幽门螺杆菌。在美国与西欧,儿童很少感染,但是所有60岁的老人中有一半以上带有这种细菌。可是,在发展中国家有60%至70%的儿童在10岁前表现阳性试验结果,对成年人的侵染率也是很高的。在教养所等公共机构的儿童中幽门螺杆菌侵染也是很普遍的。
虽然现在还不清楚,这种微生物怎样从一个人传到另一个人上,卫生条件差与拥挤明显地有利于这一过程的进行。在过去一个世纪期间,世界上许多地方的卫生条件改善了,幽门螺杆菌侵染率减少了,感染的平均年龄提高了。在过去的80年间,胃癌也逐渐少了。在2O世纪的开始,在美国与许多其它发达国家,胃癌是癌症死亡的主要病因。现在它在名单上的位置远远排在后面去了。它下降的原因,目前尚不完全清,但是我们有理由认为,幽门螺杆菌侵染率的下降是起一定作用的。
与癌症的关系
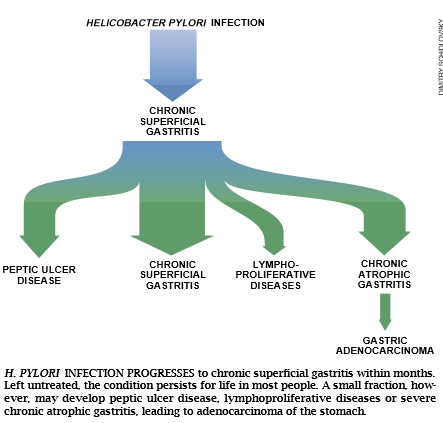
在70年代,现在在路易斯安那州立大学医学中心的Pelyo Cortea提出,胃癌起因于胃长期以来发生的一系列变化。按照Correa的模型,一个正常的胃将因为某些不知道的原因屈服于慢性浅表性胃炎。我们现在知道幽门螺杆菌是罪魁祸首。在第二阶段一一也许持续几十年——这种胃炎会以病斑的形式造成更严重的伤害。它被叫做萎缩性胃炎。这种病斑可能接着导致进一步的变化,在它们中问有肠组织变形与发育异常,这些变化通常在癌症之前发生。自从发现幽门螺杆菌以来的最大疑问是:这种细菌能不引起Correa模型中的第二次转变——从浅表性胃炎到萎缩性胃炎,可能还有癌?
第一个表明幽门螺杆菌和胃癌有关的实际证据来自1991年的三个独立的研究。所有三个研究都有类
似的设计,并得到同样的结论,现在我将概略地介绍我与设在檀香山的Kuakini医学中心的Abraham Nomura一起参加的那一项研究。我必须首先介绍一些背景材料。在1942年,即珍珠港被炸后一年,选择服务系统为了让其在军队服役而登记在夏威夷的年轻的日裔美国人。在60年代中期,在夏威夷的医学调查人员对这些人中的一大群人——出生在1900年与1919年间的那些人一一以便得到关于心脏病、癌症与其它疾病流行病学的信息。到60年代末,他们召集了大约8000个人给予调查表,获取与冷冻血液标本。他们接着跟踪与监测这些人,看他们是否可能发生特殊的病。

因为许多原因,到我们开始研究时,我们从原来的这一群人中的仅仅5924个人身上获得了足够的信息。但是,在他们中间137个人,即超过百分之二的人在1968年至1989年间得了胃癌。我们接着将注意力集中在这些病人中的109人上,将他们中的每个人都以这群人中的一个健康成员作对照。然后,我们检查在60年代冻结的血液标本中幽门螺杆菌的抗体这一研究的意义在于,这些标本是在他们被诊断患有癌症前平均13年时从他们身上取得的。手里有了这些结果,我们就会提出这一关键性的问题:先有的幽门螺杆菌侵染的证据与胃癌有关吗?答案是十分肯定的。有居先感染的那些人在随后的21年间患癌症的可能性比没有显示感染征兆的人大6倍。如果我们将分析限制到侵袭胃的下部——幽门螺杆菌时常集中的一个区域一一的癌上,危险率就成为12倍那样大。
由斯坦福大学的Julle Parsonnet与伦敦的帝国癌症研究基金会的David Forman主持的其它两项研究得出了类似的结果,但是揭示的危险率要略低一些。过去5年来,进一步的流行学与病理学研究证实了幽门螺杆菌的侵染与胃癌联系。在1994年6月,世界卫生组织的一个人分支机构:国际癌症研究机构宣布,幽门螺杆菌是一级致瘤物——给予导致癌症的因子的最危险的等级。一种称为胃淋巴癌的罕见的胃癌,看来多半也是由幽门螺杆菌引起的。最近的证据表明,治疗幽门螺杆侵染的抗菌剂治疗可以引起这种肿瘤发生过程中的消退,这在临床医学上与癌的生物学上都是一个激动人心的进展。
怎样持续发生
大多数细菌当然不能在酸性环境中存活,但是幽门螺杆菌不是唯一的例外。自从发现这种细菌以来,科学家们已从其它灵长目动物、狗、猫、啮齿动物、白鼬甚至猎豹的胃中分离出了11种其它微生物。现被认为是螺杆菌科的成员的这些细菌似乎有一个共同的祖先。所有这些细菌都是螺旋形的与高度能动的(它们善于游泳)——这些特性使它们能够阻碍有规律地排空胃的肌肉的收缩。它们在5%的氧的水平下生长良好,这一水平与在胃的粘液层中发现的水平相差不大(周围的空气中氧占31%)。此外这些微生物都产生大量的称为脲酶的酶,这种酶可以将脲分解成氨与二氧化碳。促进氨的产生也许是螺杆菌中和局部环境内的酸的一种方式,这样更有利于它们的存活。

一个有趣的问题是幽门螺杆菌吃什么。有两种显而易见的推测。它栖居其中的粘膜与它的人类寄主摄食的食物。但是得克萨斯A&M大学的Denise Kirschner与我建立的一个数学模型表明,幽门螺杆菌将不能依靠那些营养来源继续存活几年。在我们的模型中,在胃中继续存活的数学要求寄主细胞与细菌之间的有规律的相互作用。发炎提供了这样一种相互作用,所以我提出,幽门螺杆菌也许引起了发炎,以便获得营养物质。在幽门螺杆菌生物学中一个明显的矛盾是,虽然这些微生物不侵袭胃组织,但它们能够在那里引起发炎,而且就像我们与其他人所发现的,这些微生物释放胃组织能吸收的化学物质。这些化合物吸引诱发胃炎的吞噬细胞,如像白细胞与巨噬细胞。
当幽门螺杆菌用有毒的物质来攻击寄主的时候,寄主不完全是被动的。人类主要通过产生针对这种微生物的抗体来建立免疫反应。然而,因为这种侵袭与抗体不可避免地共存了几十年,这种反应显然不是很起作用的。大体上,面对不容易被毁灭的一种病原物,人类有两种进化上的选择:我们能够进化到与幽门螺杆菌作斗争,直到它的灭亡,可能包括废除胃的正常功能;或者我们也许变得能容忍与忽视这些微生物。我认为很久以前就作出了有利于忍受性的选择。对其它持久性病原体一如像与疟疾和麻风有关的微生物——的反应,可以遵循上述范例发生,寄主阻抑它的免疫反应来适应。
幸好,利用这种被动性,繁殖到不可抵抗的数目并且最终杀死其寄主不是幽门螺杆菌的最高目标。首先,这样做会限制侵染扩展的机会。第二,甚至在稳定状态下,幽门螺杆菌在胃中也会达到巨大的数目(从107到1010个细胞)。第三,进一步的生长可能耗尽维持免疫系统进行检查的机制,从而导致发炎,萎缩性胃炎,最终导致胃中酸度降低。当存在低酸度时,肠中的细菌,如像大肠杆菌可以自由地溯流而上,在胃中定殖。虽然在酸性环境中幽门螺杆菌能够容易地比大肠杆菌存活更久,但是大肠杆菌可以将幽门螺杆菌从更中性的环境中挤出去。所以,为了避免和肠道细菌的任何竞争,幽门螺杆菌不能引起太多的发炎,从而干扰胃中的酸的水平。
幽门螺杆菌是最近才进化成致病微生物的共生生物的吗?或者它们是正处在向共生生物演化的漫长且尚未走完的通路上的病原体吗?我们尚不知道,但是我们可以从与结核病有关的微生物:结核分枝杆菌的生物学中学习到一些东西。这种病原体也侵染世界人口的三分之一左右。但是就像在幽门螺杆菌的侵染中一样,所有感染的人中,只有10%的人在他们一生中的某些阶段才患病;另外的90%无论甚么症状都没有经受过。可能的解释分为几个主要的范畴。在微生物株系的差异或者寄主间的差异可以解释为什么一些受到侵染的人得了某些病而另外的人则没有得病。环境辅助因子,如像有人吃得好或者吸烟,都能够影响侵染过程。某人受侵染的年龄可能改变其危险性。这些范畴中的各个因子都会影响幽门螺杆菌的侵染结果,但是我将在下一部分中描述微生物间的差异。
并非所有的细菌都是生来平等的由于它的量多得遍及全世界,幽门螺杆菌在遗传水平上变化很大,就不足为奇了。各种各式的菌株共有许多结构上、生化上与生理上的特征,但是它们并不完全都是同样有毒的。它们之间的差异与两个基因的变化有关。一个基因对所有菌系的60%都产生的大蛋白质编码。
包括Murali Tummuru,Timothy L.Cover与本人在内的,我们在范德比尔特大学的小组,与由AntonelloCovacci和RinoRappuoli主持的意大利Biocine公司的一个小组,几乎同时在1993年鉴定与克隆了这一基因,并经过协议将其称为cagA。在单独患慢性浅表性胃炎的病人中间,大约有50%至60%感染了载有cagA基因的幽门螺杆菌株。可是,几乎所有患十二指肠溃疡的个体都带有cagA株系。最近我们重新检查了夏威夷研究的结果,并且发现cagA株系侵染与胃癌加倍发生的危险有关。英国利兹大学的Jean E.Crabtree与范德比尔特小组所做的研究表明,感染cagA株系的人经受的发炎与组织损害比感染缺乏cagA基因的菌株的人更严重。

似乎影响疾病的另一个幽门螺杆菌基因对毒素编码。在1988年,为Procer&Gamble公司一次水杨酸铋(Pepto—Bismol)的制造厂工作的Robert D.Leunk报导,含有幽门螺杆菌的肉汁能够在组织培养中诱发空泡(即小孔)的形成。在我的这一个小组中,Cover清楚地证明,一种毒素引起这种损害,不仅在实验室培养的幽门螺杆菌正在造成这种损害,而且存在于人类寄主的幽门螺杆菌也引起这种损害。在1991年,我们纯化了这种毒素并且证实了Leunk的发现:只有50至.60%的幽门螺杆菌株系产生这种毒素。我们的论文发表于1992年5月,并且包括简明的对成熟毒素编码的一些氨基酸序列。根据不多的信息,在下一年内,4个小组——包括我们自己在内的两个美国小组,一个意大利小组与一个德国小组——能够克隆我们都同意命名为vacA的这个基因。大家正在抓紧时间报导研究结果。四篇论文在三个月内分别刊登在不同的期刊上。为了避免听起来像是重复劳动,我应该指出,各个小组实际上都解决了这个问题的不同方面。例如,我们知道,在培养中生长时,所有的幽门螺杆菌菌株实际上都具有vacA,而不管它们产生毒素与否。我们也发现,vacA本身存在非常大的菌株对菌株的变异性。此外,用直接接种到小鼠胃中的产毒素株系制成的肉汁引起明显的伤害。与只有胃炎的那些病人相比,在溃疡病人中出现的产生毒素的菌株大约要多出30至40%。产生毒紊的菌株通常(但不是总是)含有cagA,它在染色体上位于远离vacA的地方。
慢作用细菌与疾病
过去15年来,研究人员与内科医生们掌握了许多关于幽门螺杆菌的知识。这种知识使我们对之前认为老化的胃才有的胃炎与消化性溃疡病和胃癌的认识发生了巨大的变化。它使人们有可能采用新的疗法与筛选方法。此外,还出现了一个新的研究领域——人类的胃的微生物学与免疫学——它无疑将会揭示更多的关于粘膜表面内持续感染的秘密。
但是让我们根据这些发现作一些推断吧。考虑到慢作用细菌幽门螺杆菌引起慢性发炎的病程,即消化性溃疡病,在此之前,它被认为是新陈代谢的。还要记住,这种感染能大大增加发生如像腺癌与淋巴瘤这样的肿瘤的危险。因此,提出下述看法是合理的:持续发生的微生物可能和尚不知道起因的其它慢性炎症,如像溃疡性结肠炎,节段性回肠炎,肉样癌病,韦格纳氏肉芽肿病,系统性红斑狼疮与牛皮癣,以及包括结肠,胰腺与前列腺的癌在内的各种肿瘤有关。我认为在造成我们今天面对的许多使人困惑的疾病的慢作用细菌种类中幽门螺杆菌很可能名列榜首。
请 登录 发表评论