某些细菌传染病目前对所有的抗生素都具有抗性。抗性问题是可以逆转的,但是只有当社会开始研究抗生素如何影响“好”细菌和“坏”细菌时才有这种可能。
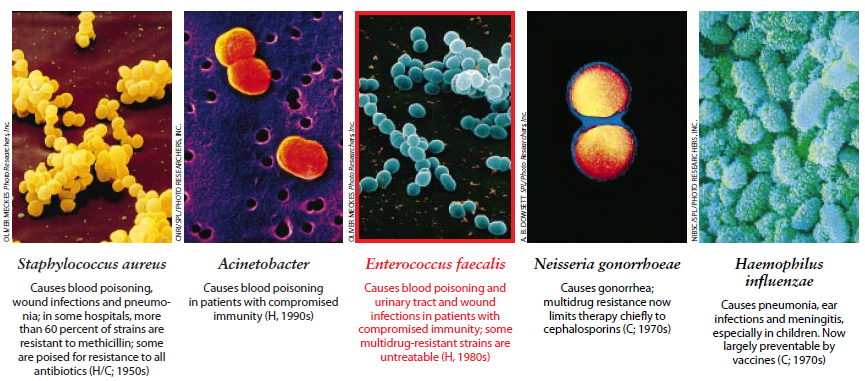
去年,医生们一直担心着的事情终于发生了。有三位来自不同地区的病人感染上一种经常致人于死地的细菌,这种细菌名叫金黄色酿脓葡萄球菌(Staphylococcus aurreus),它们几乎完全不受以往使用的一种可靠解毒剂——万古霉素的控制。幸亏这三位病人中的这种葡萄球菌仍可被其他药物控制,因而最终得以消灭。但是金黄色酿脓葡萄球菌未被万古霉素迅速消灭的这一现象却预示着麻烦开始了。
在世界范围内,许多金黄色酿脓葡萄球菌菌株,已对除万古霉素以外的所有抗生素都产生了抗药性。对万古霉素缺乏敏感性的菌株出现,意味着不能被任何一种已知抗生素控制的变种已经存在。作为医院获得性传染病的一种主要病因,金黄色酿脓葡萄球菌因此便朝着更加接近成为一个肆无忌惮的杀手的方向迈进了一步。
不可消灭的金黄色酿脓葡萄球菌日益逼近的威胁,只是国际上公众健康恶梦中的一种最新情况:细菌对许多曾经能迅速治疗细菌性疾病的抗生素的抗药性正在增强。自从本世纪40年代抗生素得到广泛应用以来,抗生素作为奇迹般药物而受到人们普遍的欢迎,它们是一些能够消灭细菌而又不会对被治疗个体的细胞产生危害的魔术弹。可是每过十年,不仅对单一抗生素而且对许多抗生素产生抗药性的细菌——因而极难加以控制——就变得越来越普遍。
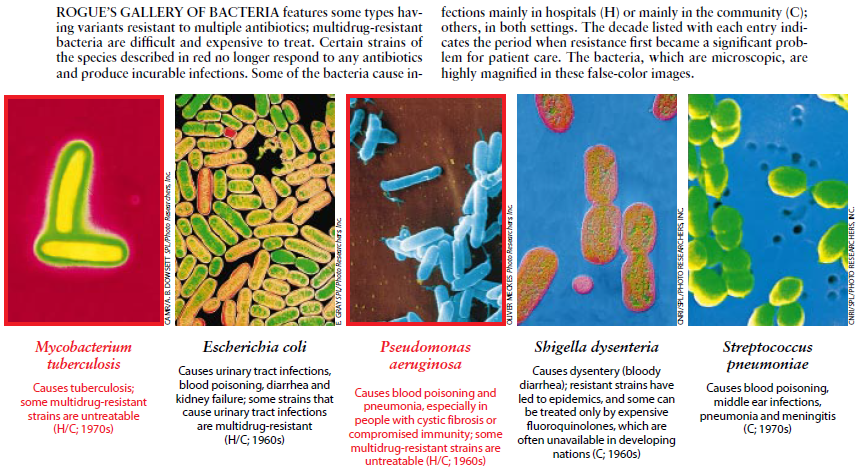
更有甚者,至少有三种能够导致威胁生命的致命细菌菌种(粪便肠球菌、结核分支杆菌和绿脓假单胞菌),已经躲过了临床医生常用的每一种抗生素的打击,而这些常用药包括有100多种药品。某些传染性疾病(例如结核病)的死亡率在一些工业化国家中呈下降趋势后,如今又重新开始攀升,其部分原因就在于细菌对抗生素的抗药性增强。
我们是怎样最终造成了这种令人焦虑而糟糕的局面的呢?若干相互影响的过程是其根源。对这些过程的分析表明,有许多措施可有助于逆转这种发展趋势,只要全世界的个人、企业和政府都能下决心实施这些措施。
该解决方案的一个组成部分是让人们认识到,细菌是生命的一种天然且必不可少的组成部分。细菌是可用显微镜观察到的单细胞生物体,它们大量地存在于无生命的物质表面和人体与外部世界接触的部分,包括皮肤、粘膜和肠道壁。大多数细菌都与人类相安无事地生活在一起。事实上,它们还经常保护我们免受疾病之苦,因为它们与病原细菌相抗争,因而限制了病原细菌的繁殖,而病原细菌是细菌中能够以攻击方式大量繁殖(达到几百万)并损害人体组织或使人患病的少数菌种。在与抗生素抗性病原菌作斗争的过程中,良性细菌可能是我们的重要盟友。
人们还认识到,虽然对于控制细菌传染病来说,抗生素是必需的,但是对于微生物生态系统,它们却可能产生广泛的不良副作用。也就是说,它们可能不仅在服用抗生素的患者身上而且在环境和社会方面,一般都会使细菌的种类和比例——以及抗生素抗性和敏感性两种类型混合体——产生持久的变化。因此,这些化合物只有在确实需要时才应使用,不应将它们用来治疗病毒感染性疾病,在这方面它们是无能为力的。
一种有害组合
虽然有许多因素对于某人或某社区中的细菌是否将对某种抗生素产生抗药性都可能产生影响,但是其中有两个主要因素,那就是抗药性基因(导致产生一些使细菌免受某种抗生素影响的蛋白质)的普遍程度和抗生素使用的广泛程度。如果在某一社区内的综合菌丛没有给出对某一特定抗生素产生抗药性的基因,那么这种抗生素将会成功地消灭由这种综合菌丛中任一细菌所引发的感染。另一方面,如果这种菌丛拥有抗药性基因,并且该社区长期使用这种药物,那么能够抵御该药物根除作用的细菌便将出现和繁殖。
抗生素抗性病原菌和抗生素敏感性病原菌的致病能力是一样的:这两种病原菌致病所需的细菌细胞数量一样多。但是抗药性病原菌更难于被消灭。那些对某种抗生素抗药性不太大的病原菌,常常可通过增加用药量就能消灭掉:而那些对抗生素具有极强抗药性的病原菌则需要采用其他治疗方法进行处理。
弄清楚抗药性基因是如何使细菌能够在抗生素作用下得以存活的,这有助于准确了解何种抗生素能杀菌以及如何杀菌。严格地说,这些化合物被定义为抑制细菌生长繁殖或直接杀灭细菌的天然物质(由活的生物体制造)。可是,实际上市场上出售的大多数抗生素都是在实验室中经过化学改变,以增强其药效或扩大其影响的菌种范围。此处,我还将使用天然物质这个术语,将一些合成药品全都包括在内,例如喹诺酮和磺胺,从技术上说它们属于更广泛的抗微生物药物标准范围之内。
无论它们名叫什么,抗生素都能通过抑制细菌的生长繁殖,而使宿主的免疫防御系统有机会从侧翼包抄残余的病菌。这些药物一般都通过进入微生物中并干扰形成新细菌所需的组成成分产生,而阻止细菌的繁殖。例如,四环素粘附到核糖体(制造新蛋白质的内部结构)上,以此削弱蛋白质的制造:青霉素和万古霉素则可妨碍细菌细胞壁的正常合成。
某些抗药性基因通过产生一些酶,使抗生素降解或使之发生化学改变,因而使这些药物失去活性,以防止被消灭的命运。换句话说,有些抗药性基因使细菌改变或更换通常被某种抗生素所粘附的分子——这些变化基本上取消掉细菌细胞中的药物靶。细菌还可消除药物进入机会,或者更有效地,可制造出一些泵,在药物有机会寻找到其细胞内靶之前将抗生素排出细胞。
我的抗药性便是你的抗药性
细菌可通过几条途径获得抗药性基因。许多细菌都从其前辈那里继承这些抗药性基因。其他时候,细菌中易于出现的遗传变异将会自发地产生一种新的抗药性性状,或者强化一种现有抗药性性状。而情况常常是,细菌通过从附近的其他细菌细胞那里接受抗药性基因,获得对某种抗生素的抗药性。事实上,基因交换是非常普遍的,以至于整个细菌界可以被看成是一个庞大的多细胞生物体,在该生物体中,细胞能轻而易举地交换它们的基因。

细菌已经利用若干种途径来分享它们彼此的性状[见本刊1998年4月的“细菌基因在自然界中的交换”一文]。抗药性基因通常由质粒携带,质粒是一些能够帮助细菌经受住环境中各种危险的DNA小环圈。但是这类基因也可能出现于细菌染色体中,而染色体则是贮存细菌细胞繁殖和日常维护所需基因的较大的DNA分子。
某种细菌向其他细菌传送抗药性性状,常常是通过给与它们一种有效的质糙的方式进行的。抗药性基因还能通过病毒加以传送,这些病毒间或也从一个细菌细胞那里取得基因,然后将其注人另一个细菌细胞.除此而外,当某个细菌死掉后并将其内含物释放入环境之中时.另一个细菌偶尔也会接受某个释放出的基因。
在后两种情况中,只有当基因稳定地并入质粒或染色体时,它才会存活下来并对某种抗生素产生出抗药性.然而,由于抗药性基因常常被植入一些DNA小单位(被称为转座子)中,而这些转座子又能轻易地跳入其他DNA分子,因而这种基因并入经常会发生。在一次人类命运的不幸转折中,许多细菌都接待一些称为整合子(integron)的特殊转座子,它们像粘蝇纸那样善于捕获新基因.整合子可由若干不同抗药性基因组成,它们作为抵抗抗生素的整体游击队军团转移到其他细菌。
甚至在商用抗生素投入使用之前,许多细菌都有了抗药性基因。科学家对于这些抗药性基因为什么会逐渐形成并保存下来的原因并不十分了解。一种合乎逻辑的观点认为,天然抗生素最初是作为偶然的遗传变异结果而形成的。然后这些能消灭竞争对手的化合物,使制造者能够幸存下来并繁殖下去一一如果它们还十分幸运,足以拥有使其免受自身化学武器伤害的基因的话。后来,这些保护性基因设法到达其他菌种,其中有些菌种属于病原菌.
不管细菌在今天是如何获得抗药性基因的,商用抗生素都能够挑选出一些具有抗生素抗性的菌株,促进这些菌株的存活和繁殖。换句话说,通过促进抗药性病原菌的生长繁殖,抗生素实际上可能使自己走上了自我毁灭之路。
抗生素如何增强抗药性
这种选择过程是相当直接的。当某种抗生素攻击一群细菌时,对该药高度敏感的细胞将会死去。但是从一开始就具有一定抗药性的细胞,或者在后来获得一定抗药性的细胞(通过变异或基因交换),可能会存活下来,特别是如果用药太少未能制服现有的细胞,则存活的可能性就更大,那些细胞面对着来自敏感性细胞的已经减少的竞争力,因而继续繁殖生长.当遇到抗生素时,一群细菌中最具抗药性的细胞必然胜过其他所有细胞而存活下来。

使己知病原菌抗药性增强,并非是抗生素唯一的自我拆台行动。当抗生素对致病细胞发起攻击时,在其攻击过程中还会伤及良性细胞——无辜受害者,它们消灭掉药物敏感性的良性细胞,这些细胞本来也能限制病原菌的扩张,同时它们也就促进了抗药性细菌的繁殖生长。总体上,这些抗药性非病原菌的繁殖增强了细胞群体中抗药性性状的宿主的力量,提高了这类性状传播到病原菌的可能性。除此而外,这些不断繁殖的无辜受害者本身有时也会成为病原体。
例如,头抱霉素(先锋霉素)一度加快了良性的肠菌(粪便肠球菌)的繁殖,这类细菌对头抱霉素具有天然的抗药性,在大多数人中,免疫系统甚至能够阻止具有多种抗药性的粪便肠球菌的繁殖生长,因而这种细菌是不会致病的。但是在住院治疗的妥协免疫性患者中,这种肠球菌却可能传播到心脏瓣膜和其他器官,引发系统性疾病。
此外,万古霉素的多年使用已使粪便肠球菌变成为一种对万古霉素具有抗性性状的危险宿主。金黄色酿脓葡萄球菌属病原菌的一些菌株原先就具有多种抗药性,只能由万古霉素加以控制。然而,由于具有万古霉素抗性的粪便肠球菌已变得相当普遍,因而公共卫生专家担心这种情况发展下去,不久就会把高度万古霉素抗性传给那些金黄色酿脓葡萄球菌菌株,使它们变得无法控制。
这种无辜受害者效应还使具有多种抗药性的不动杆菌属和黄(单胞)杆菌属菌株得以出现,成为住院患者中致命性血液感染病原菌。这些先前的良性微生物在五年前实际上是闻所未闻的。
正如我早先指出的那样,抗生素无论是在被治疗个体中还是在环境中,对抗药性细菌和敏感性细菌都有影响。当抗药性细菌出现于已治愈个体中时,与其他细菌一样,这些微生物会迅速地传送给周围的个体和新宿主。研究人员已证明,当某个家庭中某位成员长期使用一种抗生素治疗痤疮(粉刺)时,家庭成员皮肤上的抗生素抗性细菌的比例就会升高。同样,在诸如医院、日间托儿站和农场(在农场里经常为着一些非医疗目的给家畜喂食抗生素)之类的场所,由于大量使用抗生素,使得并未接受治疗的人和其他生物体中的抗药性细菌比例增高——这种情况亦出现在生活于抗生素高消费区附近或来往于其中心地带的个体中。
由于抗生素和其他抗菌剂(例如杀真菌剂)对正在治疗个体周围的环境和人的各种细菌产生影响,我就常常将上述药物称之为社会性药物——这是能够作如此称呼的唯一的治疗类药物。相比之下,抗癌药只对服用该药的人有影响。
就更大范围而言,在某地出现的抗生素抗药性常常可能扩散得更远更广。随着国际旅游业的日益发展,已经加快了多种抗药性结核病从其他国家向美国转移。研究人员业已证实,具有多种抗药性的肺炎链球菌菌株已从西班牙转移到英国、美国、南非和其他地方。这种细菌亦被称为肺炎球菌,它是引发肺炎和脑膜炎以及其他疾病的一个病因。
抗生素的使用失去控制对那些了解抗生素传递抗药性选择的人来说,国际社会目前所面临的重大公共卫生危机并不使他们感到惊奇。抗生素的使用(以及滥用、误用)自从商用抗生素首次投人使用以来就一直在迅猛增长,目前还用于许多非医疗性场合。1954年,美国抗生素产量已达200万磅:目前产量已超过5000万磅。
美国每年所用抗生素中有一半左右是用于治病,也许这一使用量中只有一半是用得恰到好处的,即是用于治疗细菌传染病和正确用药的——这样的使用不会急剧助长抗药性。
值得注意的是,许多医生同意被误导的患者要求,使用抗生素来治疗感冒和其他病毒性传染病,而抗生素是无法治疗这类疾病的。据疾病控制与预防中心研究人员估计,每年1.5亿个门诊病人的抗生素处方中,大约有5000万个处方是没有必要开的。在我主持的一次研讨会上,大约有80%以上的医生都承认,一经病人要求就开出抗生素处方,未按其较好的诊断实施治疗方案。
在工业化国家中,大多数抗生素只能按处方提供,但是这种限制并不能保证正确用药,人们常常未能执行完整个疗程。因而患者贮存下剩余的抗生素并自行用药,或供家庭和朋友使用,而其用药量则小于治疗规定用药量。在上述情况中,不正确的用药剂量无法完全根除病因,而且还将加快最具抗药性的菌株繁殖生长,其后便可能产生出一些难以治疗的疾病。
在第三世界国家中,抗生素的使用更加缺乏控制。在工业化国家的市场上所出售的相同药品均可随便购买到。遗憾的是,当抗药性在临床治疗上带来麻烦时,那些缺乏贵重药物的国家便可能没有代用品可供使用。
人类治疗使用的相同药物亦广泛用于畜牧业和农业。美国生产的抗生素中,有40%以上均供动物用。其中一部分用于治疗或预防传染病,但是更多的则是混入饲料中,以促进家畜的生长发育。在饲料中使用抗生素,每次投放的药量使用数周或数月,因其用药量太少而无法治疗传染病。但是却没有人完全清楚抗生素促进生长发育的原理。然而,明显的是,长期接触较低剂量抗生素,对于被治疗动物中抗药性细菌数量增加来说却是一种优选方案。然后,这些动物又将细菌传给饲养员,更广泛地说,传给制作和食用未煮熟生肉的人们,
农业上,抗生素以喷雾形式大面积地施用于果树,以控制或预防细菌传染病。喷洒高浓度抗生素可杀灭树上全部细菌,但是残留下来的抗生素却会对加工和装运期间混入水果的抗药性细菌的生长繁殖起促进作用。这类抗生素喷雾剂不仅会伤害这些果树,它们还可能被传送很远的距离,到达其他树木和食用植物,由于到这时,其浓度变得非常低以致于无法消灭充分发展的传染病,但是仍能消灭敏感性细菌,因而进一步强化了抗药性细菌。此外,抗药性细菌还可通过食物链进人人体,在食用这类食物制成品之后它们便可在肠道中建立根据地。
人们从食物中获得抗药性细菌的数量显然并不少。法国图卢兹的国家农业研究院的Denis E.Corpet证实,当自愿受试者连续只食用某种不含细菌的食物时,在他们的排泄物中的抗药性细菌数量将减至原数量的千分之一。这一发现表明,无论何时,只要我们食用生冷或欠熟食物,我们都会使一部分抗药性菌株进人我们的肠道。这些细菌通常是无害的,但是如果碰巧有一种致病型细菌污染了所进食的食物,那么它们也可能会带来危害。
在医药、动物饲养和农业方面,抗生素在世界范围内的广泛使用,经常会选择出抗生素抗性细菌菌株。为了避免出现难以治疗的细菌传染病,是否必须停止使用所有的抗生素呢?其答案当然是否定的。但是如果抗生素要保持对病原菌的控制作用,那么必须对它们更为认真负责地加以使用。当必须使用抗生素治疗某种疾病时,社会是能够接受这部分抗药性细菌的一定程度的增加:但是当抗生素并非是非用不可时,则社会是不能接受这种增加的。
改变抗药性
目前可立刻采取一些矫正措施。首先,应帮助农民寻找促进动物生长和保护果树的花费很少的替代办法。例如,改善卫生条件就能极大有助于加快家畜生长发育。

公众可彻底冲洗干净生冷水果和蔬菜,清除掉抗药性细菌和可能残存的抗生素。当他们接受抗生素治疗时,他们应完成全部疗程(以确保杀灭所有病原菌),不应“节省下任何药丸供今后使用。人们还不要使用抗生素来治疗感冒和其他病毒性传染病,对于一些不严重的疾病,例如痤疮(粉刺),可以考虑采用一些非抗生素疗法。他们可以继续在一些小伤口上涂敷抗生素软膏,但是他们应该对日常使用的洗手液和目前充满抗菌剂的其他产品急剧增加予以重新考虑。实验室一些新发现表明,某些作为轻工产品的抗细菌化学制品能够挑选出既有抗菌剂抗性又有抗生素抗性的细菌[见前面的框图文字]。
对医生而言,他们可采取一些直接步骤以最大限度减少抗药性,避免使用抗生素。他们应尽可能在治疗前努力查明致病病原体,以便专门针对该种致病微生物开具抗生素处方,而不必去选择某种广谱抗生素。在接待了每一位病人之后,洗手是显而易见十分重要但又过于经常被人们忽视的一种预防措施。
为了防止住院病人之间多种抗药性传染病的传播,医院设置了隔离病房,将感染病人分离开,护理他们的医护人员和看望他们的拜访者均应戴上手套和穿着白大褂。这种作法应继续保持下去。
使用新型抗生素可提供更多的治疗方案。20世纪80年代,一些药品制造商认为传染性疾病基本上被征服了,因而大量削减对新型抗生素的研制经费。当时,如果一种药物失效,则使用另一种备用药品一般都能发挥作用(至少在工业化国家中这类存货是十分充足的)。由于如此幸运的局面就要消失,因而研究人员将重新去寻找一些新型的抗生素。可是,令人遗憾的是,很快就能通过各种必要的技术和法规审查而投放市场销售的仅有极少几种抗生素。此外,那些接近于成功投放市场的药物在结构上又与现在使用着的抗生素十分相似:它们可能很容易遇到已对其存在抗药性的细菌。
针对这类问题,科学家还正在研究一些赋予现有抗生素新的活力的方法。许多细菌可通过激活一种酶——能降解青霉素之类化合物的青霉素酶——来避开青霉素及其类似药物的攻击。现在已经生产出一种含青霉素酶抑制剂的解毒物:该药可防止青霉素发生分解,因而能使青霉素正常发挥作用。作为正在研究的解决方法之一,我们设在塔夫茨大学的实验室正在研制一种化合物,以堵塞微生物泵,不让其从细菌中泵出四环素:随着使该泵失去活性,四环素就能有效地透入细菌细胞。
考虑环境影响
与药品研制一样令人激动,全面改变细菌抗药性问题将需要公共卫生官员、医生、农民和其他人一道来考虑抗生素带来的一些新的影响。每投放一种抗生素,都会增加用药个体和其他人中的抗药性细菌比例。当这种药物排出体外之后,这些抗药性菌株还将持续一段时问——经常要持续数周。

抗药性菌株消失的主要方式,是在抗生素停止使用之后,由存在于——或进入——用药个体的敏感性细菌摆开架势与之决斗来实现的。在没有抗生素的情况下,由于抗药性细菌必须将它们部分宝贵的能量从繁殖上转移出来,以保持抗生素抗性性状,因而敏感性菌株具有一种微弱的生存优势。如果这些敏感性细菌从一开始便存在并且在它们能够取得优势地位以前未被更多的抗生素击中,那么它们最终将会获胜。
此外,矫正某种抗药性问题需要加强对抗生素使用的管理和恢复细菌对这类药物敏感的环境。如果敏感性细菌的所有宿主都被消灭,那么一些抗药性细菌可能不会面临生存竞争局面,而能无限期地存在下去。
理想的情况是,公共卫生官员清楚某一社区中传染病细菌和良性细菌的抗生素抗性程度。为对付某一特殊病原菌,医生们喜爱使用一种最有可能不会遇到该社区任何细菌抵抗的抗生素。而且他们投放的抗生素药量,足以完全清除干净传染病细菌,而又不会使治疗时间延长到消灭人体内所有敏感的无辜受害者的地步。
开处方的医生可能还考虑到该社区中正在使用同样抗生素进行治疗的其他人数量。如果在某个医院病房中的许多病人都在服用某种特效抗生素,那么这种高密度使用极有可能会挑选出对该药有抗药性的细菌菌株,并且会消灭掉敏感的菌株。对该病房的生态效应较之如果将同样数量的抗生素分给仅几个人服用的情况可能更为广泛。如果医生考虑到这些超出各个病人的大范围效应,那么他们可能会决定为不同的病人、或按不同的病房开具不同的抗生素处方,以便最大程度减少对某一药物抗药性的选择力量。
换句话说,开处方医生和公共卫生官员可能会想到一种“抗生素阈”:即某一抗生素使用剂量,该剂量能治疗某一医院或社区内的传染病,但仍低于一种可能会强烈加速抗药性菌株繁殖或可能会消灭大量有竞争力的敏感菌株的阈值水平。使治疗剂量低于该阈值可确保某人或某一社区原有的菌丛能在治疗结束后通过附近的敏感性细菌得到迅速的恢复。
当然,问题在于人们尚不知道如何去确定该阈值,并且大多数医院和社区都缺乏其微生物种群特征的详细数据。但是随着某种坚持不懈的努力,研究人员应该能够获得上述两类信息资料。
在更广泛的国际范围内对抗生素抗性的控制将需要全世界各国间的合作,并努力让全世界人都知道抗药性和不正确使用抗生素所带来的影响。作为朝着这一方向努力的一个步骤,各个不同的研究团体目前正在试图跟踪抗药性菌株的出现。例如,有一个国际组织名叫谨慎使用抗生素联盟[the Alliance for the Prudent Use of Antibiotics(P.O.BOX1372。Boston。MA02117)],自从1981年以来一直在监测全世界抗药性菌株的形成情况。该研究组织与90多个国家的成员一道共享信息。该组织还编写了一些关于公众和健康职业的教育培训小册子。
全球社会将细菌当作全世界的正常的、普遍有益的组成部分加以接受并且不试图去消灭它们——但在它们导致疾病发生时除外——的时候已经到来。抗药性的改变需要对抗生素使用带来的广泛后果有一种新的认识——即一种不仅关心目前治愈细菌性疾病而且还关心长期地保护一些微生物群落的观点,以便抗生素敏感性细菌将为竞争赢抗药性菌株而始终存在.类似的看法还应考虑治疗寄生虫、真菌和病毒类疾病的药物使用。由于这类药物的使用量已开始急剧增长,因而这些微生物的令人烦恼的抗药性也开始上升。
请 登录 发表评论