动脉硬化新观点
动脉硬化会引起胸痛心脏病发作和卒中,每年导致的死亡人数比癌症还多,但长期以来,人们对该病的发病过程的认识,竟然是错误的!
撰文/Peter Libby
不到5年前,大多数医生还会自信地把动脉硬化说成是简单的“管道”问题:充满脂肪的胶粘物质逐渐在动脉壁上沉淀,如果沉淀(斑块)变得足够大,会最终堵塞血管,不让血液流到预定的组织,过不多久,缺血的组织就坏死了。当有部分心肌或脑组织因缺血坏死时,心脏病或卒中便发生了。
不过,如今已罕有医生相信这种简单的解释了。最近20多年的研究业已证实,动脉并不像无生命的水管,而是由活生生的细胞构成的,细胞与细胞以及细胞与环境之间,保持着相互沟通。这些细胞参与了动脉斑的发生与发展,而且动脉斑不是在血管壁的表面,而是在血管壁的内部,并且只有很少的斑块能生长到几乎阻断血流的程度。相反,大多数的心脏病发作和卒中是因为并未造成明显阻塞的动脉斑突然破裂,形成急性血凝块或血栓,才阻断了血流。
研究还进一步指出了炎 症反应在动脉硬化中的关键作用。这种炎症反应就像感染了的伤口出现红、肿、热、痛一样,存在于动脉硬化的整个过程中一一从斑块的形成、生长直到破裂。当有微生物侵入,对人体构成伤害威胁时,炎症反应帮助我们抵御感染。然而,炎症对动脉硬化而言,却被证明是有害的反应。本来帮助我们抗病的炎症反应这回攻击了我们自己,正如风湿性关节炎这种恶名昭彰的炎症一样。
症反应在动脉硬化中的关键作用。这种炎症反应就像感染了的伤口出现红、肿、热、痛一样,存在于动脉硬化的整个过程中一一从斑块的形成、生长直到破裂。当有微生物侵入,对人体构成伤害威胁时,炎症反应帮助我们抵御感染。然而,炎症对动脉硬化而言,却被证明是有害的反应。本来帮助我们抗病的炎症反应这回攻击了我们自己,正如风湿性关节炎这种恶名昭彰的炎症一样。
这一观念的更新提示了检查和治疗动脉硬化的新思路,也解开了一些困扰人的谜团:如其要者,为什么许多心脏病发作没有预警?为什么预防心脏病的某些疗法常常无效?与公众的印象相反,动脉硬化引起的心脏病和卒中,在工业化国家中造成的死亡人数比癌症还多,在发展中国家也日见普遍。现代社会急需在动脉硬化的预防、诊断及治疗方面取得进展。
问题爆发
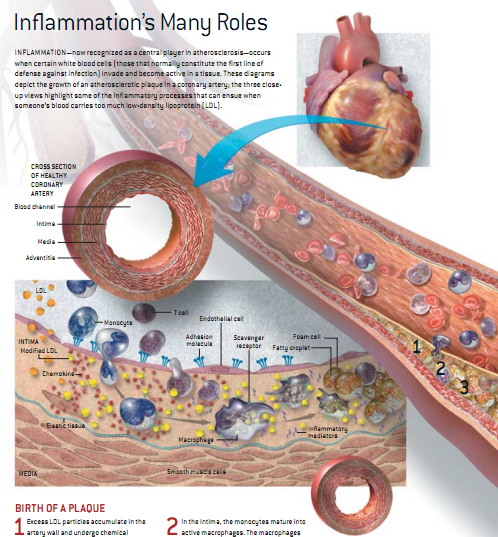
由于缺乏工具来描述细胞和分子间的相互作用,首次定义炎症的前人不得不重点描述他们所看到的和感受到的东西。今天我们知道,外在的征候是显微镜下激烈交锋的反映。当人体感受到有细菌侵入(无论真假),某些白血球,也就是免疫系统的前线战士,就会集结到似乎受到威胁的组织中。在那里,它们释放出一系列的化学物质来限制感染,这些物贡包括氧化剂(能破坏入侵者)和信号分子,如那些称作“细胞生长抑制素”的小分子蛋白,能够整合防御细胞的活性。因此,研究人员通过鉴定炎症细胞及其在组织中的介体的活性,就可以研究进行中的炎症反应。
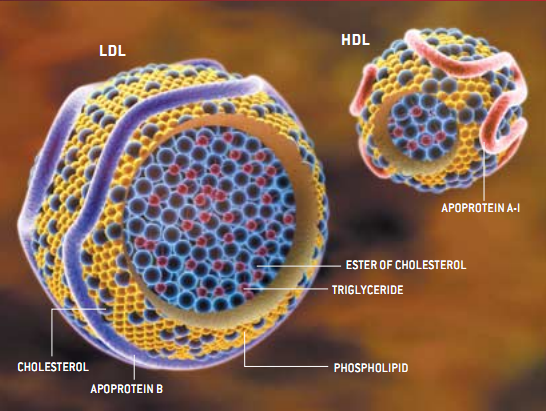
对低密度脂蛋白(坏胆固醇或LDL)的研究,最明显地显示了炎症在动脉硬化过程中的作用。LDL颗粒由脂肪酸分子(脂质)和蛋白质组成,负责将来自肝脏和小肠的胆固醇(另一种脂质)转运到其他器官。科学家早已知道,尽管身体需要LDL和胆固醇,但过量则会导致动脉硬化。然而,一直到最近,仍无人能解释为什么胆固醇一多就会导致形成动脉斑。
如今,在培养细胞和动物身上所做的试验表明,麻烦来自于血液中的LDL在内膜的聚集(见下页图示)。如果血液中的LDL浓度适当,它可自由进出内膜,但当LDL过多时,它就沉积在里面。内膜是血管壁最靠近血流的部分,它主要由血管内衬(内皮细胞)和其下的细胞外基质(结缔组织)以及一薄层平滑肌细胞(基质制造者)组成,
当LDL积累时,其中的脂质进行氧化(类似于水管生锈和黄油变质的过程),而其中的蛋白质则进行氧化和糖化(与糖分子结合)。血管壁上的细胞把这些变化理解为危险信号,它们召集机体的防御系统进行增援。
特别地,内皮细胞面向血液的一面会出现粘附分子,这些分子就像魔鬼毯一样,将平常在血液中循环的未活化炎性细胞牢牢吸咐住,其中包括单核细胞。上述作用使炎性细胞从循环中脱队,粘附在动脉壁上。而内膜中被修饰过的LDL也刺激内皮细胞和平滑肌细胞分泌化学因子物质,这些因子能吸引单核细胞。单核细胞就像追踪猎物的猎狗一样,挤过内皮细胞间的缝隙,追随化学因子的踪迹到达内膜。
化学因子和其他由内皮细胞和平滑肌细胞分泌的物质,进一步促使单核细胞增殖并成熟为活性巨嗜细胞。巨嗜细胞就像全副武装的战士,时刻准备用各种武器抗击机体的敌人,并着手清理血管壁上它们所认定的入侵者。受到内皮细胞和内膜平滑肌细胞释出的蛋白质的刺激,巨嗜细胞的表面出现了所谓的“清道夫受体”的分子。这些受体分子能抓住经过修饰的LDL颗粒,以便巨嗜细胞吞噬之。最终,这些巨嗜细胞内会充满脂肪颗粒,在显微镜下看起来呈泡沫状。事实上,病理学家确实把充满了脂肪的巨嗜细胞称为“泡沫细胞”。
正像单核细胞追随粘附分子和
化学因子进入内膜一样,属于免疫系统另一分支的T淋巴细胞,也是如此。这些淋巴细胞也会释放细胞因子,来增强动脉壁上的炎性反应。泡沫状的巨嗜细胞和数量较少的淋巴细胞一起,组成了所谓的“脂质条纹”,这就是复杂动脉斑的前身,并因此造成动脉变形。令人烦恼的是,很多美国人十几岁时就出现了早期的动脉斑。
动脉斑生长的祸因
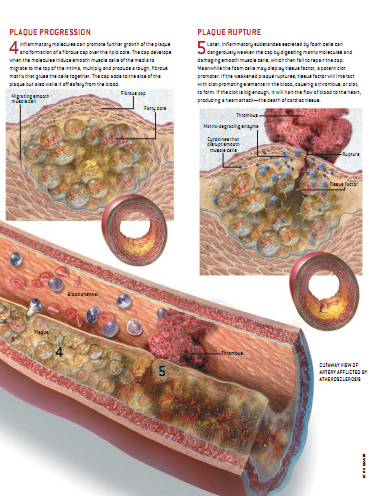
炎性反应成功地阻止了感染(比如在擦伤的膝盖上)时,巨嗜细胞会释出分子帮助愈合。但愈合的过程多半伴随着出现动脉硬化的慢性、低度炎症。这个愈合过程并不是把动脉壁完全复原,而是不当地改变了动脉壁的特性,进行了重塑,最终产生了一个更大、更复杂的斑块。
最近几年,生物学家发现,炎性内膜中的巨嗜细胞、内皮细胞和平滑肌细胞能分泌某些因子,来促使中膜的平滑肌细胞(位于内膜下的组织)向内膜顶层迁移,并复制和合成细胞外基质。这些细胞和基质分子共同形成纤维组织,覆盖在原始动脉硬化区域的上面。当这个“帽”成熟时,其下的硬化区域通常要发生某些变化,最明显的是,部分泡沫细胞死亡,放出脂质。由于这个原因,病理学家把帽下的部分称为“脂质核心”或“坏死核心”。
奇怪的是,动脉斑块在它们存在的大多数时间里,都在向外扩展而不是挤压血管腔。这种情况可以长时期地保持血流畅通,通常达几十年。动脉斑确实也有向内生长并挤压了血管腔的情况,这种情况称为“动脉狭窄”。动脉狭窄会影响向机体组织运输血液,特别是在血液需求量较大、血管需要扩张的时候。例如,当人在运动或情绪紧张时,血液通过一个变狭窄了的心动脉可能不能满足要求增加供血的需求,就会引起心绞痛,通常是胸骨下的一种紧缩或压迫感。其他的动脉狭窄,能够引起小腿或臀部在用力时发生疼痛痉挛,这种症状称为“间歇性跛行”。
危机突现
有时斑块会长得很大,最终阻止了动脉血流,导致心脏病发作或卒中,但是由这个原因造成的心脏病只占15%。仔细检查死于心脏病者的血管壁之后,病理学家发现,大多数的心脏病发作是由于动脉斑块的纤维帽破裂,引起开口处出现血凝块造成的。纤维帽较薄、含有大量脂质和巨嗜细胞的斑块最易破裂。另外,正如炎症参与了早期动脉斑的形成,它也增加了斑块破裂的危险。
纤维帽的主要成分是平滑肌细胞产生的像钢丝一样强韧的胶原纤维,当原本相对平稳的斑块突然受到某些因素的刺激而发炎时,参与其中的介质至少有两种方式削弱纤维帽。我的实验室发现,这些炎症介质能刺激巨嗜细胞分泌降解胶原蛋白的酶,并且能抑制平滑肌细胞产生用以修复和维护纤维帽所必需的新胶原纤维。
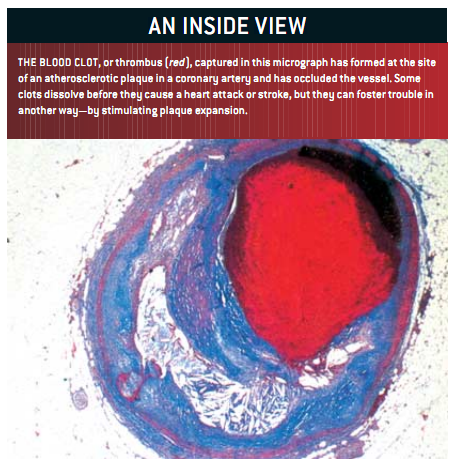
当血液渗入纤维帽的开口,便会遭遇脂质核心里的促凝蛋白质,生成血凝块。比如,动脉斑里T细胞上的分子,能刺激泡沫细胞产生大量的组织因子,那是一种强力的凝血介质。循环的血液本身,也含有制造凝血的蛋白前体,参与凝血的连锁反应。当血液遇到组织因子和其他斑块中的凝血促进因子时,凝血前体就被激活。我们的身体也能在心脏病发作或卒中前产生阻止血栓形成或能降解它们的物质,但是发炎的动脉斑释放化学物质,阻止了天然的抗凝机制。
如果一个血栓被自然清除或被药物清除,它会启动恢复机制,重建纤维帽。由于形成了疤痕组织,重建后的斑块会更大。确实有明显的证据提示,斑块的生长是呈间歇性的,由反反复复的炎症引起,伴随有血栓的形成与溶解,并留下疤痕。
动脉硬化的新理论解释了为什么许多心脏病发作毫无征兆。概因为破裂的斑块并不一定要明显地挡住了血流,不一定要引起心绞痛,也不一定要在血管显影检查中特别显眼。新观点也解释了为什么用扩张血管(球囊血管造形或置入金属支架)或用手术血管分流等疗法,能缓解心绞痛但常常不能根治以后的心脏病发作。在这些情况下,动脉斑并不造成血管过于狭窄,但它却更容易破裂,因此危险潜伏在其他地方。可悲的是,即便狭窄是问题所在,但经过治疗的动脉还是常常很快又发生阻塞;很明显的一部分原因是,治疗激发了强烈的炎症反应。
坏胆固醇之外的东西
尽管LDL常常是引发这类疾病的元凶,但科学家业已证实了其他的一些因子,也会明显地增加动脉硬化及其并发症的风险。有趣的是,许多这类因子,包括一些正在研究之中的,都具有引发炎症的特性。在介绍这些因子之前,我必须指出,LDL在动脉硬化的发生和维持过程中所扮演的角色,可能比我们以往认为的还要重要。
一项经常提及的统计资料说,患心绞痛或有过心脏病发作的病人中,有半数的LDL没有超过平均水平,这一发现常被解释为,在这些个体中LDL不是动脉硬化的根本原因。但在西方社会,人们的LDL一般水平远远超过人体所需,终究还是促进了动脉疾病的发生。
实际上,根据心脏健康与脂蛋白量之间的最新资料,公众健康专家逐渐修正了“健康”LDL水平的定义。去年,专家组和美国国家卫生院举行联席会议,发布了一个准则,明白指出,理想的LDL胆固醇水平应在每分升血液100毫克(100mg/dL)以下。他们还建议,对于某些存在多重风险因子的人,在LDL水平为130mg/dL水平而不是原来的160mg/dL水平时,就要进行药物治疗。对风险较低的成人,该准则的建议与以往一样:在160mg/dL水平时,应“改变生活方式”进行节食和煅炼,在190mg/dL时考虑药物治疗。
对于其他危险因子与炎症之间的关系,还有待研究人员像研究LDL一样地继续探索。但目前已有一些启发性的线索。比如,糖尿病增加了血液中的葡萄糖浓度,葡萄糖又能增加LDL的糖化,因而增加炎症作用;吸烟能产生氧化物,可能会促进LDL成分的氧化,吸烟者即使LDL在平均水平,也容易引起动脉炎症反应;肥胖能导致糖尿病和血管炎症;高血压虽不直接引起炎症,但部分地参与了高血压发病机理的激素一一血管紧张素Ⅱ,似乎同样会激发炎症,该激素浓度升高,可能同时引起高血压和动脉硬化。
相反地,高密度脂蛋白(HDL)似乎是有益的,当这种“好胆固醇”水平下降时,患心脏病的可能性就增加。因此,为精确评估心血管疾病的危险性,如今许多医生不仅测血中的LDL水平,还测HDL以及LDL(或LDL加其他相关脂蛋白)与HDL的比率。HDL的有益作用,部分是通过减少炎症,部分是减少胆固醇来共同达到的,它还能运输抗氧化酶并破坏已氧化的脂质。
既然炎症在身体中的作用是阻止和消灭感染性微生物,因此生物学家很自然地想道,动脉的炎症是否由动脉的感染所引发。最近的工作提示,动脉硬化可以在没有感染的情况下发生。但是间接的证据显示,某些病原微生物,比如疱疹病毒或经常引起呼吸道感染的肺炎衣原体有时也能引起或加重动脉硬化。例如,肺炎衣原体出现在许多动脉斑中,它的成分能通过巨噬细胞、血管内皮细胞和平滑肌细胞引起炎症反应。
在人体其他部位发生的感染,也可能造成影响,我称这种效应为“回声效应”。当身体同感染交锋时,炎症介质可以进入血液并游弋到身体其他部位。在理论上,这些物质也能刺激动脉斑中的白血球,并因此促使斑块的生长或破裂。至于短期应用抗生素能否阻止心脏病的复发,目前正在进行临床试验。最近完成的一项试验提示,抗生素并不能阻止心脏病的复发。
降低风险
炎症在动脉硬化中必不可少的作用提示,抗炎药物可能减缓这种疾病。一些药物(包括阿斯匹林)已在使用或在研究中,但逻辑和目前已完成的研究提示,我们还需要关注其他方面的答案。
阿斯匹林属于NSAID药(非类固醇抗炎药),同属一类的还有常用的止痛药布洛芬和萘普生。同其他的NSAID药一样,阿斯匹林能阻断某些脂性炎症介质的形成,包括能产生疼痛和发烧的前列腺素。严格的临床试验得出的强有力数据指出,阿斯匹林能减少心脏病发作,还能减少某些病人的小卒中(术语叫短暂脑缺血发作,TIA)。只不过低剂量阿斯匹林的保护作用,很可能是减少了血液的凝结倾向,而不是消除了炎症。
至于其他NSAID药对动脉硬化的作用,目前的临床数据非常少。有某些证据提示,选择性的前列腺素合成酶COX-2,可能反而促进了某些病人血栓的生成。可的松和相关类固醇,长期使用的毒性可能太大,另外,也没有资料支持它们能减少动脉硬化并发症。
即使抗炎药物证明有效,也可能要服上几年才能防止动脉硬化。这样的前景令我感到忧虑。因为持续干扰发炎反应,代价可能太高,会增加感染风险。有一天也许有人能发明一种方法,既能阻止引发动脉硬化的长期有害的炎症,又不至于削弱整体免疫功能。但我料想更实际的策略是,专注于从根本上消除引发动脉炎症的刺激。
所幸的是,已经有一些方法可用了,如有益心脏健康的饮食、有规律的运动。而肥胖者减肥,可以减少心脏病的风险,并改善糖尿病。另外,从1994年以来,一些精心设计和执行的临床试验,已经明确证明,降脂药物能减少动脉硬化并发症的发生,延年益寿。这一作用似乎是全方位的,适用于各种风险度的人。研究人员还不完全清楚降脂药物的作用机制,它似乎并不能显著减少动脉的狭窄,但对细胞培养、活体动物和人体的研究显示,降低血脂可能有助于减少炎症(这点从前面的讨论也可得出)。如此,便减少了动脉斑的增生,也使得既存斑块不易破裂。
最近对他汀类降血脂药的研究也支持这种观点:这些药物确实能减少患者的炎症。经由细胞培养和试验动物的研究也显示,这些药的抗炎作用应并不完全依赖于对血脂浓度的改变。他汀通过增加身体对LDL及相关坏脂质的分解,从而降低了血脂浓度,同时,该药还减少了能促使细胞对炎性介质发生反应的化学物质。
针对心脏病和卒中的其他危险因子而开发的试验性药物,也可能会有有效的抗炎作用。容易想到的有,提高血中HDL浓度或限制血管张力素Ⅱ作用的药物。但用抗氧化的抗生素治疗的效果不佳。
不管一种药物多么好,如果只是摆在药架上不用,就毫无价值。医生需要更好的检测方法,来找出大部分血脂水平看似正常得无需治疗、实际上动脉硬化已相当危险的人。最近的发现提示,同时测定血脂和C反应蛋白有助于这种检测。
越早查出越好
 血液中出现C反应蛋白,说明身体某处正发生着炎症。如果某人C蛋白的量值很高,即使血中的LDL浓度还不到目前需要治疗的标准,也显示其发生心脏病或卒中的危险有所增加。尤有甚者,至少已有一项研究表明,当某人的LDL值低于平均值但C反应蛋白值偏高时,服用他汀类药物将使心脏病或卒中的发病率低于相同情况的对照组。要让医生有自信综合这两项检测的结果施治,仍需要更大规模的临床实验加以证实。但是,已经有一些医生在治疗中开始测定C反应蛋白了。
血液中出现C反应蛋白,说明身体某处正发生着炎症。如果某人C蛋白的量值很高,即使血中的LDL浓度还不到目前需要治疗的标准,也显示其发生心脏病或卒中的危险有所增加。尤有甚者,至少已有一项研究表明,当某人的LDL值低于平均值但C反应蛋白值偏高时,服用他汀类药物将使心脏病或卒中的发病率低于相同情况的对照组。要让医生有自信综合这两项检测的结果施治,仍需要更大规模的临床实验加以证实。但是,已经有一些医生在治疗中开始测定C反应蛋白了。
对缺乏强烈心脏病或卒中警讯,但注定迟早要发病的人,可以用无创方式尽早检查出容易造成危害的动脉斑。这些方法包括检测血管的温度(因为炎症伴随有发热),以及改进现有的影像技术如MRI或CT扫描,以增进检视血管壁上物质的能力。遗传学家也在寻找使人易患慢性炎症和动脉硬化及其并发症的基因变异。这样,那些易患这些病的人就可以寻求更积极的监控和治疗。
 人类历史的多数时候,炎症抵御感染的作用远大于它的负面作用。如今,我们活得更长,运动减少,又吃得太多并且吸烟,因此许多人就受害于炎症的负面影响,包括它导致的动脉硬化和其他慢性疾病。科学家将不断深入探索炎症在动脉硬化中的作用,并力求解密动脉发炎过程中复杂无比的相互作用。这些研究将使我们进一步抵御这个日益受到全球重视的、致残致命无数的顽疾。
人类历史的多数时候,炎症抵御感染的作用远大于它的负面作用。如今,我们活得更长,运动减少,又吃得太多并且吸烟,因此许多人就受害于炎症的负面影响,包括它导致的动脉硬化和其他慢性疾病。科学家将不断深入探索炎症在动脉硬化中的作用,并力求解密动脉发炎过程中复杂无比的相互作用。这些研究将使我们进一步抵御这个日益受到全球重视的、致残致命无数的顽疾。
检查动脉硬化的新指标
在决定哪些人需要通过治疗来预防动脉硬化引起的心脏病和卒中时,医生常常需要严重依赖血液中胆固醇的测量,但这一方法会将许多动脉硬化症易患者排除在外。多项研究提示,测定血中的炎症指标C反应蛋白的浓度,可以提供有用的讯息。美国麻州布里根妇女医院的Ridker在最近的一个报告中证实,同时测定C反应蛋白的水平和胆固醇水平(C反应蛋白的水平无法从胆固醇水平推算),比单测胆固醇,可以提供更准确的风险指标。
Ridker把普通成人的胆固醇水平从低到高分成5个危险等级,同样地,也把C反应蛋白分成5个等级,然后根据不同人胆固醇和C反应蛋白的等级的不同组合,来决定其患病的相对风险。他把胆固醇和C反应蛋白等级都最低的人定位最低风险度“1”,然后计算出其他胆固醇和C反应蛋白等级组合的人士的风险度。
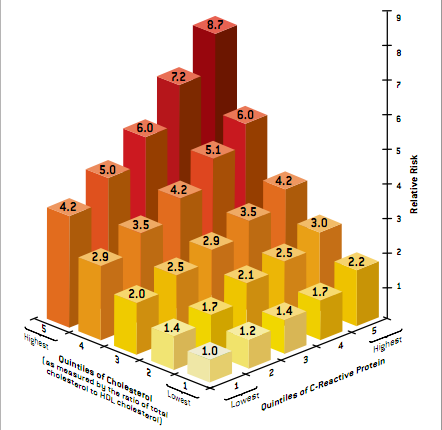
他发现即使胆固醇水平正常,但如C反应蛋白很高,则心脏病和卒中的风险仍很高。比如,正常胆固醇水平(3级)但有最高级C反应蛋白者与有最高级胆固醇但有最低级C反应蛋白者的风险度是一样的。而同时有最高级胆固醇和最高级C反应蛋白者其风险度最高,以评估建立在结合胆固醇和C反应蛋白控制基础上的治疗能否提高存活率。
【李贤峰/译曾少立/校】
请 登录 发表评论