不久,新设计的药物就能阻止病毒在人体组织中进行复制,从而治疗流感。此类药物还可以作为新一代预防药物。
人群中陌生的流感菌株有时突然开始从一个人向另一个人传播。因为这种病毒非常罕见,很少有人(如果有的话)能根据过去的感染而形成免疫作用,就连注射疫苗都不能抵御它们的侵袭,疰射流感疫苗可以防御卫生专家已经预测到将在一定时剿活跃的流感变型,却不能抵御其它没有预见的类型如果找不到抑制药物,新菌株就会在全球范围内肆意扩散,从而导致疾病和死亡。
有据可查的最恐怖的世界大流行发生在l918年,夺去了数千万人的生命,死亡有时就发生在最初症状出现后数小时之内。这一灾难可以归固于所谓的西班牙流感病毒,随后发生了l957年亚洲流感,1968年香港流感和l977年俄罗斯流感大流行(这些事件名称反映了恐怖大流行始于何处的一般印象;尽管这四大事件也许还包括其它大多数事件,现在都被认为起源于中国)。
卫生专家警告,现在说定什么时候就会发生又一次太流行,其严重性完全可以达到1918年事件的程度1997年,在香港致死的流感变型感染了l8个人,导致6人死亡,此时当局官员就担忧又一流行高潮已经开始,该地区当局想方设法迅速解决这一问题,当发现病源一一感染的鸡,鸭和鹅后,就销毁了全香港所有的家禽。
下一回,人类可能就没有这么幸运了今天,如果象香港菌株那样致命的病毒袭击世界人口稠密的社区时,在弄到疫苗保护那些最先设法避感染的那些人之前相信全球人口就有30%已经死亡(死于病毒本身或死于第二次细菌感染)。防御任何特定流感变型疫苗的生产安全检验利分发都大约需要6个月时间一一对于快速传播的大流行,这一时间太长了,无济于事。
如果担心的大流行在明年或更长的时间内不发生,限制疾病和死亡的新方法就会诞生一今年晚些时候,两种正在进行大规模临床试验的药物可能会被批准销售,作为防治流感的新型武器这两种药物是zanamivir(Relenza)和GS4104,对开始感觉患病就地行治疗的人来说,它们表现得极有可能预防流感感染,减少患病的时间,减轻症状的严重程度。
与疫苗(激活免疫系统防止病毒在人体中立足)利常见的家庭疗法(减轻症状但对感染本身没有效果)不一样,这些药物被设计来直接攻击流感病毒本身它们阻止称为神经氨酸苷酶的这一重要病毒酶,从而大大减少了病毒在人体中的增殖。另一种神经氨酸苷酶抑制剂也在研究之中,但尚未评价它在人体中的表现情况。

正如众人所知,金刚胺和rim—antadine这两种抗流感药物已经面市,但这两种药的作用机理不同,具有严重的缺点它们能导致精神和其它神经副作用,且对感染人的两种主要流感类型之一(B型)无效。此外,流感病毒似乎极易对它们产生抗性。因而,在流行初始阶段治疗过的个体可将抗药病毒类型传给他人,这些人将证明对药物技有反应。最后一个问题在“封闭”社区(如小型私人医院)特别尖锐。
开发更新药物的过程是偶然和必然的奇妙结合。导致立即研制新药的突破点是l983年对神经氮酸苷酶三维结构的破译。当然,还有以前的一系列发现使科学家认识到神经氨酸苷酶分子的特定部位可能是所有流感变型的唯一致命弱点一一构想中的药物能够将它击破。
了解流感的根源
有关这方面的期研究揭示了流感病毒的某些基本特性及其生存策略生物学家早就知道,病毒基本上是油蛋白质包裹着的基因,这些蛋白质要么保护基因要么帮助病毒在人怀复制就象流感那样,有时这些不同的结构进一步由脂肪(脂质)膜包裹起来。当某一病毒致病时,它就侵袭特定的细胞类型在这些细胞内复制,然后传送这类细胞去感染其它细胞。由于病毒增殖破坏宿主细胞以及免疫系统试图克服感染,就引起了症状,在此过程中,就出现局部炎症,浑身疼痛和全身发烧。
寄生于人体的流感菌株对构成呼吸道衬里的上皮细胞具有特别的亲和力,由此造成的感染一两天后一般都导致以下典型症状:流鼻涕、鼻塞、干咳、风寒、发烧、极度疲劳以及食欲减退。对这些症状的历史描述表明,流感大流行早在公元前5世纪就对人类社会造成了深重的灾难。
1933年科学家首次从人体中分离出流感菌株。从此,他们知道流感病毒主要流行两种“风味”——A型和B型——因内部蛋白而有些差别。第三种类型(C)似乎不导致严重的疾病。

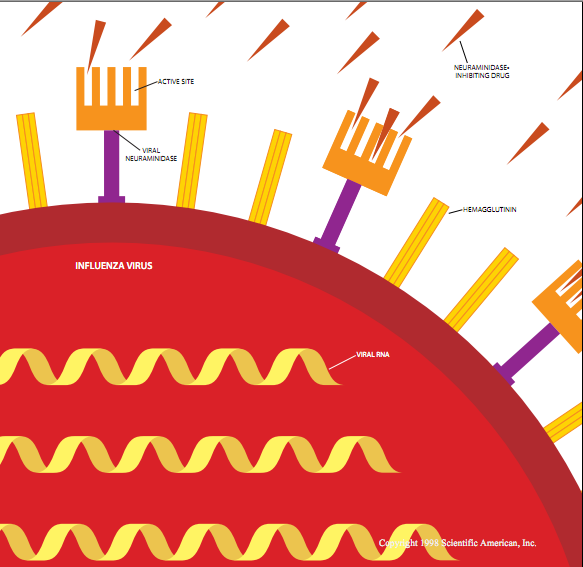
病毒学家根据两种蛋白质(血细胞凝集素和神经氨酸苷酶)的差异进一步对A型进行分类。这些蛋白质像钉子一样突出于病毒表面,神经氨酸苷酶是新药的攻击目标。这些结构成了折叠的氨基酸链。所有血细胞凝集素基本上都具有相同的三维构型,所有的神经苷酸苷酶类型都具有独特的形态,但在每一类型之内,每一蛋白质的组分氨基酸序列都显著不同。迄今,对A型流感已经鉴定出15中血细胞凝集素亚类型和9种神经氨酸苷酶亚类型,根据流感显示的血细胞凝集分子和神经氨酸苷酶妃子而对它们进行命名:H1N1、H1N2、H2N2以此类推。
B型病毒结构相同的多。它们拥有一种血细胞凝集素和一种神经氨酸苷酶,尽管一个B型菌株与另一个B型菌株的氨基酸序列略有差异。
除了化学性质,A型和B型流感的活性范围也有差异。B型病毒只感染人,它们只引起区域性流行而不引起大范围流行。而A型流感则感染猪、马、海豹、鲸、鸟和人,当然并非所有菌株都感染所有的种类。(实际上,在人种只发现4种亚类型。)它们引起了本世纪所有的大流行。
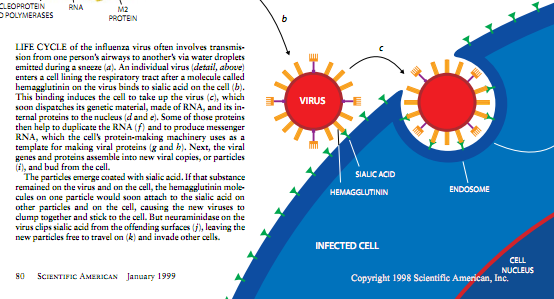
尽管存在这些差异,但两种流感类型都具有相同的基本生活史。流感病毒的单个复制体或粒子进入人体细胞,病毒上的血细胞凝集素必定连接到细胞表面的含糖分子——唾液酸上。这种结合诱使细胞吞食最初隐藏在一种泡囊中的病毒,很快,病毒基因(由RNA链组成)和内部蛋白质就自由了,并在细胞的核内进行活动。

在这里,一些病毒蛋白着手复制病毒RNA链并形成称为信使RNA的形式,信使RNA能被细胞的蛋白质制造者读出并翻译成蛋白质。最后,新形成的基因和蛋白质结合在一起,并以新病毒粒子的形式从细胞中发育而出
新出现的粒子由唾液酸包裹着,正是这些物质将流感病毒结合在它们企图攻击的细胞上,这对病毒来说是不方便的如果唾液被允许留在病毒和病毒生产细胞的上面,新形成粒子上的血细胞凝集素就将结合到唾液酸上,从而使这些粒子在细胞上聚集成簇,就像昆虫被诱捕在粘蝇纸上一样。像这样网罗成簇,它们就不能向其他细胞扩散。但是病毒自有妙法。新粒子上面的神经氨酸苷酶能够对付唾液酸,换言之,神经氨酸苷酶基本上能够溶解不需要的唾液酸胶”,从而使病毒粒子运动这种酶还能帮助病毒穿过通道细胞间的粘液。
大流行的根源
本世纪60年代,研究人员已经清楚地认识到,能够阻止复制过程中任一步骤的药物就能预防病毒导致疾病或消除已发生的感染,但是人准确了解怎样进行干预。此外,生物学家还认识到,因为流感病毒在胞内部生长发育并利用细胞自身蛋白质制造机构,所以大多数毁灭病毒的药剂也将毁坏健康细胞。在研究人员面对这一困难时,他们还继续试图了解为什么有些流感菌株引起区域流行,而有些菌抹却引起世界大流行。这一研究最终证实,能够对付所有流感变型(包括还不知道但使人类致病者)的流感药物是最有用的。
只有人们暴露于对其缺乏足够免疫性的病毒时,流感菌株才能产生局部或全球大流行。例如,当某人患了流感时,免疫系统就产生称为抗体的分子,它们将特定的血细胞凝集素片段和神经氨酸苷酶片段组织于病毒表面后如果此人再次暴露于同样的菌株,这些抗体(主要是那些控制血细胞凝集索者)就会迅速结台到病毒上,从而预防该病毒导致再次感染。
如果病毒从不发生变化(麻疹和流行性腮腺炎就是如此),感染期间产生的抗体或者疫苗就能提供持久的免疫作用,但是流感病毒总是不断翻新结果,某一年形成的抗体在下一流感季节遭遇病毒的另一种变型时就没有什么效果或者无用了。这类变化在很大程度主要决定着流行是相对容易控制或者变成无法收拾的全球扩展。
病毒变化的一种方式是抗原“漂移”,也就是逐渐修正能够产生免疫应答的蛋白质(抗原)中的氨基酸序列。这种变异是通过构成此种蛋白质蓝图之基因的小突变来实现的,有时突变对蛋白质的稳定性或活性没什么影响,有时它又损害了蛋白质并削弱了病毒的生存能力,有时它又强化了生存活力,比如通过改变血细胞凝集素上的位点,它原先是由抗体控制的。
当血细胞凝集素基固或神经氨酸苷酶基因和蛋白质发生了多次变异时,人群中的大多数抗体对它们实际上就无法辨识了,从而引发新的流行,然而,当流行达到其免疫系统已经事先看见许多变异的群体时,流行停止了,B型流感病毒似乎只通过抗原的上述漂移而发生改变,当它们试图变得人群免疫功能对其无法控制时,它们就在宿主中逐渐演化。相反,A型流感菌株还能发生更明显的变化,也就是抗原“转移”,这能单独使它们导致大流行。
当抗原转移发生时,菌株就突然产生全新的血细胞凝集素剌突,有时还产生一种新的神经氨酸苷酶分子,这些东西大多数从未遇到过,结果病毒就会逃过全球所有人所具有的免疫功能,从而引发全球大流行。在用喷气飞机连结的今日世界中,人们能在一天之内将危险新病毒从地球的一个地方传播到另个地方。
这种巨变是能依靠单纯的遗传突变来实现的。研究得最深入的导致抗原转移的过程包含两个病毒菌株在一个宿主细胞中的融合,因此包裹于新病毒粒子(利其相应的蛋白)中的基因部分来自一种菌株,部分来自另一种菌株,因为流感病毒的基因组或遗传互补由8种分离的RNA链组成,(每种编码一种或叫种蛋白质),所以能发生重组当新的A型流感粒子在双重感染细胞中形成时,这些RNA链就能很容易地融合与匹配。例如,某些流感病毒感染猪和人。如果猪遭到人类病毒和通常只感染禽的菌株的侵袭,那么猪就会终止产生杂种病毒株,除了显示外(如来自禽病毒的血细胞凝集素分子),这种杂种病毒株在其它方面都象人类病毒。
最近科学家已经了解到抗原转移也能以第二种方式发生。在这种情形下,以前不能对产生感染的动物流感病毒就能直接感染人类。
还无人知道是哪种形式的抗原转移引发了l918年西班牙流感大流行,此次大流行是由A型流惑的H1N1亚型引起的,而1957年亚洲流感大流行和1958年香港流感大流行已被证明是由重组引起的,它们分别由H2N2和H3N3引发某项研究认为,水鸟可能提供了不熟悉的基因,猪可能发挥了融合介质的作用,如果猪的确偶尔起了这种作用,它们的作用可能有助于解释大流行常常起源于中国的原因:那里许许多多禽、猪和人住得很近。
相反,1997年在香港夺去6人生命的病毒(H5N1)却不是重组病毒该病毒直接从鸟跳向人后就引发疾病——以前此种现象还未见到过。H5N1不能由人传递给人,当然如果有时间使它通过突变或重组获得传染性,那它将很快变得不可控制,对1997年事件的深入了解使许多公共卫生专家信服,流感病例仅需要在人中进行监控(就象现在已作的那样),而且还需要在动物中进行监控这些动物当然包括候鸟,因为它们可能起到A型流感病毒周年贮存库的作用从而将病毒传给家禽和其它种类动物。快速识别对人类具有潜在危害的动物菌株可能有助于避免发生公共卫生灾难。
香港事件还对研究所谓种类障碍一一预防许多流感病毒菌株在一种动物与另一种动物间交叉传播一一的性质提出了更突出的紧迫性如果更好地了解这种障碍,科学家就能够封杀使某些动物菌株目前突破障碍并导致人类疾病的薄弱环节。
办法找到了!
总括而言,80年代早期以前的唾液酸流感生物学研究表明,除阻止参与病毒增殖周期的一些分子的活性外,理想的抗流感药物应通过在目标分子的“保存”位点上活动而发挥作用一。也就是说,它应当在由各种病毒菌株都具有的氨基酸组成的区域上安营扎寨:可以推测,瞄准保存区域的药物能够对付发生在人群中的任何流感病毒,包括突然从动物传播而来的流感病毒。
有趣的是。能使研究人员|殳计神经氨酸苷酶抑制剂的结构成果出自偶然的发现,事情要追溯到70年代后期,那时作者之一Laver想确定引发1968年香港流感大流行(H3N2)之病毒上的N2剌刺突是否源自引发1957年亚洲流感大流行(H2N2)的菌株,作为此项工作的一部分,他打算比较这些分子的氨基酸序列。开初,Laver必须分离和浓缩凸出于病毒的刺突。
当Laver从纯化病毒中分离出神经氨酸苷酶剌突并在离心机上浓缩它们时,他发现令他大吃一惊,所得的材料沉淀物并不是蛋白质通常所具有的那种非晶形结构。相反,它由品体组成晶体是分子高度有序的排列,它是解译大蛋白质三维结构所必需的。因此,意想不到的神经氨酸苷酶晶体产物意味着,神经氨酸苷酶结构也许能够被解译。
1983,澳大利亚英联邦科学与产业研究组织(CSIRO)的Peter Colman及其同事也进行了这种研究。结果表明,流感病毒的神经氨酸苷酶刺突由4种相同的分子(或单体)组成由此形成的四聚物就象一根棍的尖上挂上4个似方形的气球棍子埋置在病毒膜中,而气球突出于外。Colman小组迅即发现四聚物中的每个神经氨酸苷酶单体在其表面都具有一个居中的深深凹陷或裂口。
该4小组还发现,尽管流感神经氨酸苷酶分子包含的具体氨基酸各不相同,但所有己知种类——包括来自A型和B型病毒者——都具有惊人的共同性。排列于裂口壁上的氨基酸是相同的。

当分子的某些部分拒绝变化时,这种不变性通常意味着不变组分对分子功能而言是必不可少的。既然如此,这种不变性表明,裂口构成了神经氨酸苷酶活跃的唾液酸攻击部位,裂口的不变或保留氨基酸对保持催化功能来说是关键的随后的研究证实了这种看法。
假如得不到神经氨酸苷酶的帮助,流感病毒就不能轻易地从一个细胞向另—个细胞扩散;那么,这一新发现意味着,能够占据和挤满活性位点的药物将抑制所有流感病毒种类中的神经氨酸苷酶。也就是说,这种“插入”药物将成为治愈流感的通用药物。
制造插入药物
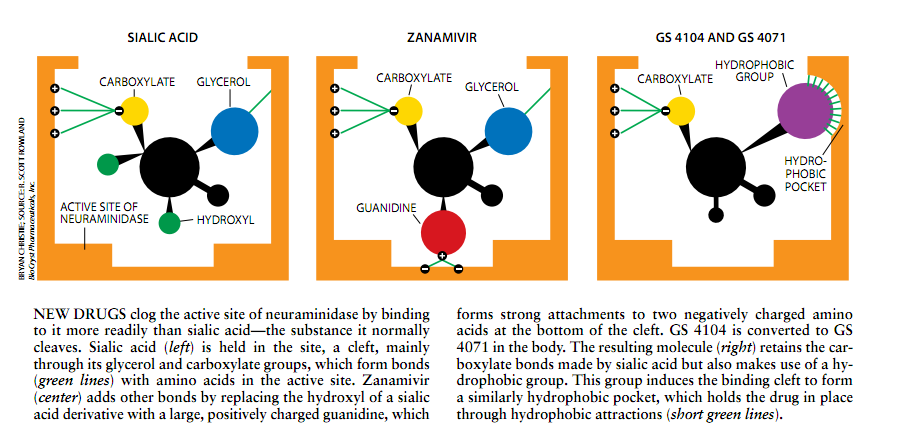
贯彻应用随这一令人心动的想法,Colman小组鉴别了通常接触唾液酸的活性位点中的氨基酸。他们还探查了未结合唾液酸却可被用于帮助固定插入药物的裂口中的氨基酸。例如,他们指出,裂口包含三种带正电荷的氨基酸而氨基酸紧紧固着于唾液酸的带负电荷甜基(羧化物)此外,他们发现在裂口底部有一个包含两种带负龟氨基酸的小囊中这些氨基酸(谷氨酸)与唾液酸没有联系,然而存在于所有考查过的流感神经氨酸苷酶中。束缚唾液酸上的各羟基(OH)向下指向额外的囊却未接触到它。
这些特征表明,用大的带正电荷的原子团取代羟基能够产生紧紧束缚的衍生物,可以推测,正价基将安营扎寨于活性位点底部的额外囊中,并通过束缚于囊中以前没有利用的负价谷氨酸而固定自己。
通过反复试验,墨尔本Monash大学的Mark von Ltzstein及其同事于1993年发现,用胍基(大又带正电荷的)取代唾液酸中的羟基能够生产出神经氨基酸苷酶的极强抑制剂。并且该抑制剂对流感细苗和哺乳动物产生的相关酶没有什么影响,这表明此化合物可能不会破坏人类细胞。
随后进行的动物研究和人类初步试验表明,Zanamivir能预防随后被流感病毒感染的流感症状,在被感染后服此药者也能减轻症状严重程度,然而,如果以药丸形式吞服此物,它就不起作用;而必须通过嘴或鼻吸入呼吸系统。

奇怪的是,使Zanamivir成为良好抑制剂的胍基正是Zanamivir不能以药丸形式吞服的原因。吞下的药物在进入身体其它部位之前,必须穿过构成肠的细胞并转入血流。但是电荷分子难于通过细胞膜,细胞膜是脂质的,对非电荷分子而言具有极强的渗透性。
因为吸入是服用在呼吸道中发生作用的药物的普遍方式,所以英格兰斯蒂夫尼奇的Glaxo Wellcome公司做了Zanamovir的进一步人类试验。然而由于某些患者喜欢服用丸剂,因而加州福斯特市的吉利厄德科学公司联合瑞士巴塞尔的F. Hoffman La Roche公司以研制可以用药片形式服用的神经氨酸苷酶抑制剂可以相信,在血液中移动的内吸收药物还有助于对付感染呼吸道外细胞的任何高毒流感。
第二候选者出场
在合成和试验了多种化合物之后,吉利厄德公司和F. Hoffman La Roche公司最终发现了一种东西,其工作名称是GS4071,它与Zanamivir同样有效结构分析表明,GS4071保留了一种同样存在于Zannamivr的主要的神经氨酸苷酶结合基——带负电荷的羧基结合到酶之活性部位的带正电荷的氨基酸上。此外,GS417l同活性部位的相互作用总要引起裂口中的一种氨基酸转动并产生新的疏水(恨水)囊这种囊就成了药物的相似疏水组分(碳和氧链)的栖身之处。
开初,GS407l在试管中表现良好,对健康细胞牧有任何损害但它在关键试验中失败了:负价羧基使其不能越过动物的消化道而进入血流。幸好,尽管作了大调整一一实质上只是在负价基上放置了伪装物(称为GS4104)容易进入血流。此后,它就不能伪装了,主要是在血液和肝中一转换成其原来的形式(GS4071)后,它就开始抑制实验动物呼吸道中的神经氨酸苷酶活性及病毒的传播,同Zanamivir一样,它也显示出了在人体中作用良好的迹象。
去年秋天,来自Zanamivir和GS4104的大规模的受控人类试验的报告证实和扩展了早先的发现,如果在症状发生的一天半内开始,吸入Zanamivir和吞服GS4104都减少患者感觉患病时间的30%左右(1.5至3天)这些化合物还减轻了症状的严重程度。例如,在GS4104的试验中,记录表明,服用患者的症状比那些服用假药丸患者的症状轻25—60%.此外,药物降低了潜在致命的二次细菌感染(如支气管炎)一半以上的危险这种并发症是流感死亡的主要原因,特别是对那些上了年纪的人和并发失调症患者来说更是如此。
对Zanamivir的一项小规模研究最新表明,药物的注射形式也是有帮助的有关预防的独立研究也是令人鼓舞的。试验Zanamivir时,6%的非用者和仅仅2%的使用者患流感。GS4104产生了类似的结果。到目前为止,两种药物都没有引起严重的副作用。以这些研究为依据,Glaxo Wellcome公司要求批准在澳大利亚、欧洲,加拿大和美国销售吸入式Zanamivir。吉利厄德公司和F. Hoffmann—La Roche公司可望于今年在美国和欧洲就GS4104提出类似的申请。阿拉巴马州开发出的另一种Biocryst制药公司开发出的另一种神经氨酸苷酶抑制剂,在动物研究中效果良好,并已许可Tohnson&Jonhson公司进一步开发。
对一般观察者来说缩短一次流感发作的几天的时间似乎是一项微小的成就,然而这些成就比它最初出现时的意义要深远得多:人们在流感最后几天的疲劳和其它不适主要源自免疫系统在消灭人体中的大多数病毒之后的经久不消的衍动。抗流感药物不能影响这种活动,由于阻止了病毒复制,药物当然将流感事件早期的最可怕部分的持续时间和严重程度降到了最低限度。
通常,人们开始治疗越早,效果就越好一一部分原因是人体携有较小的更易控制的病毒,与药物不能消除治疗开始之前病毒造成的组成损害。这一发现连同预防研究成果意味着,使用这些药物的最佳方式可能是与及时的检验协同进行。及时的检验能在人们出现症状之前揭示早期感染的信号可以十分自信地说,不久的将来人们就将每天早上用一片流感监测检验纸轻触他们的舌头,如果纸条变色,人们就知道自己携带上了流感病毒,并需开始服用抗流感药物以防止症状出现。现在,医生的诊室已有快速检测成套仪器可用,制造商正努力完善家庭也能利用的检验设备。
确定一个人已患了流感而不仅仅是伤风感冒或其它失调症,这是非常重要的事情,因为这些药物只对流感病毒有效用它们来对付伤风感冒(它们由其它病毒引起)、,如果过敏反应或引起类似流感症状的细菌感染就是浪费了。
问题
尽管神经氨酸苷酶抑制剂大大令人鼓舞,但某些问题依然存在从逻辑上推论,抑制病毒复制和减少二次并发症能挽救生命,但是药物实际上能否预防死亡依然是个未知数。
而且,人类对付病毒和细菌的药物几乎最终都因抗药性而失去作用在微生物为生存而斗争的时候,那些改变了药物的目标并使自己不可识别的微生物就逃过了药物的作用(参见本刊l998年6期Stuart B. Levy“抗生素抗性问题”一文)。金刚胺和rimautadine都在受抗性问题困扰之列,有什么理由认为新流感药物将逃脱这种命运呢?
实际上有这类理由科学家努力在实验室里生产能抗Zanamivir和GS4104的流感苗株,到目前为止,他们仅获得了有限的成功,正如所期待的那样,某些菌株通过改变神经氨酸苷酶活性位点获得了抗性,但是这些变化使酶没有通常那样的稳定性或活性,这表明病毒在体内的生存将会受阻。
其它产生抗性菌株不是改变神经氮酸苷酶而改变血细胞凝集素的化学组成前已阐明,神经氨苷酶必须除去新生病毒粒子的唾液酸,因而血细胞凝集素将不会结合到邻近粒子的唾液酸上并阻止病毒向其它细胞扩散,血细胞凝集索的变化减弱了它对唾液酸的亲和力,从而排赊了需要种经氨酸苷酶来干预的情形尽管它在细胞培养物中繁荣昌盛,但这种第二类突变型对动物中的药物没有表现出抗性可以推测,血细胞和唾液酸问的联系受阻通过弱化它们进入细胞的能力而降低了菌株的感染力。
神经氮酸苷酶抑制药物并非唯一的正在研究的药物。例如,很久以来,科学家们就致力于制造插入药物,这种药物瞄准血细胞凝集素上的结合位点,但到目前为止这些努力都失败了。已以面市的金刚胺和rimandine被发现在其作用机理弄清之前就起作用了。现已明白,它们干扰称为M2的病毒蛋白质的活性,M2起离子通道的作用,抑制M2能解释药物对B型流感没有效果的原因:那些病毒不携带M2分子。随着新药研究的继续进行,改进疫苗的努力也在进行。
在两位大流行之间,规模较小的但依然严峻的流感暴发是常见的。根据美国疾病控制和预防中心的报告,l994年估计有9千万美国人(约为人口的35%)患过流感。总括起来说,那此人在床上度过了l亿7千万天,失掉6.93千万个工作日。更为突出的是,在美国流感每年折磨着10一20%的人,与流感相关的并发症造成大约2万人死亡.
这些数字同那些与大流行相关的数字一样,在今尼几年内随着抗流感新的出现和新疫苗更广泛的应用和更快速的生产,可能下降实际上,人类社会终将主宰时代;在这个时代,人类在对付更可怕的流感病毒中将占据上风。
何种因素引起致病性?
当流感具有杀伤性时,它通常夺去那些免疫作用已遭到损害之人(例如上了年纪的人或先前就患有某种失调症的人)的生命,有时,它就象夺去衰弱者的生命那样迅速毫无余地地夺去朝气勃勃的年轻人的生命。
19l8年的事件就是如此。当时“西班牙流感”世界大流行致死的人比第一次世界大战阵亡的人还多大流行期间就连健壮的士兵也逃不过死亡厄运一个人早晨感到有点小毛病,下午上床睡觉,夜间就死去了。1997年精力旺盛的年轻人也成了牺牲品,当时香港18名遭受一种新型流感菌株侵袭者有6人死亡。
什么因素使一种菌株比其它菌株更固有致命性呢?部分的答案似乎是,该菌株能够感染大量不同由勺组织而不仅仅是流感病毒通常偏好的特定位点一一也就是哺乳动物的呼吸道和鸟的胃肠道因此许多对了解向毒性的转变感兴趣的研究人员致力于探寻使某些菌株在它们所攻击的细胞中产生杂乱性或泛向性的特征因素。
大约15年前,作者之一的Webster及其同事(盂菲斯St. Jude儿童研究医院)发现了一条可能的线索。1983年,在宾夕法尼亚州一种已导致鸡轻度胃肠道疾病的病毒突然间开始夺去整个鸡群的生命。该小组发现,仅仅一种氨基酸替代了病毒表面蛋白质中的另一种氨基酸一一细胞凝集素就出现了灾难之源。这一细微变化不知为何就使病毒在整个鸟体中复制并损害其器官。
随后的研究揭示了这一细微结构变化对病毒活动产生如此深刻影响的原因。流感病毒最初进入一个细胞时,开初它只是局限于一种胞内区域(核内体)之中。然而,由于病毒表面的血细胞凝集素分子帮助病毒膜与核内体融合,病毒就力图增殖当融合实现后,病毒基因和蛋白质就逃出核内体并开始大量产生新的病毒复制体,只有在病毒进入细胞之前血细胞凝集素被分裂成两部分时,它才能促进融合,血细胞凝集素的这种分裂是由丝氨酸蛋白酶类中的特定酶来完成的:这类酶是在禽类消化道和哺乳动物呼吸道中形成的,而在其它大多数组织中很少见。
在致命的禽类病毒中发现的氨基酸替代以一种方式改变了血细胞凝集素的分裂位点,这使得血细胞凝集素易于被在整个禽体组织在都常见的酶(Lurinlike蛋白酶)所分离分裂的这种敏感性的增加能使病毒系统地感染组织。
这一发现表明,1918年人类流感大流行可能因为引起流感的菌株携带了血细胞凝集素的突变彤式,(这种形式易被在人体道口外发现的普通蛋白酶分裂)而变成致命的。为了阐明这种可能性和寻投毒性的其它根源,美军病理学研究所的Jeffery Taubenberger及其同事正在研究得自从前大流行的3位牺牲者的遗传资料:两位战士(其组织标本保存着)和一位爱斯基摩妇女,她的尸体1997年8月从阿拉斯加的永久冻土中挖出。
遗传研究已经揭示了病毒血细胞凝集素分子的氨基酸序列,Taubenberger小组几乎完成了第二种表面分子(神经氨酸苷酶)序列的研究工作。已经证明血细胞凝集素在分裂位点上是不显著的。此外,Taubenberger说,他尚未公布的神经氨酸苷酶基因分析表明,神经氨酸苷酶缺乏另一种已被认为是病毒杂乱性的可能途径的突变。这一有趣的观点表明,神经氨酸苷酶的特定突变将从根本上使之具有丝氨酸蛋白酶并利用这些蛋白酶来分裂组织中的血细胞凝集素,而这些组织并不提供丝氨酸蛋白酶。
目前——或许永远一一1918年大流行的极端致病性依然是个谜。但研究人员对1997年出现于香港的流感菌株的强烈致病性的原因却有了一定的认识起源于家禽的那种病毒,的确具有一种对分裂高度敏感的血细胞凝集素形式。研究人员依然没有绝对的证据表明,这种形式的血细胞凝集索是致病的原因。因此,他们还在继续深人研究病毒基因寻求其它解释的线索。
请 登录 发表评论