固态肿瘤内药物传递的障碍
Rakesh.K.Jain*

许多肿瘤完全阻止抗癌剂的穿透。这种抗性可能有助于解释为什么在实验室培养皿中能根除肿瘤细胞的药物往往消灭不了机体内的恶性肿瘤。
能消灭培养皿中癌细胞的药剂从理论上讲应能杀死机体内的癌细胞。在实验室内已显示出有力的抗癌活性的一些药物的确已经拯救了许多患者的生命,特别是那些患有各种儿童癌症或血癌的患者。然而,可悲的是,现有的药物却不能明显地降低成年人中由最常见的固态肿瘤(如肺癌、乳癌、结肠癌,直肠癌、前列腺癌和脑癌等)造成的死亡率。
![1511198243497799.png %@]]9T@G`RKVKS]_EO$]N5G.png](/resources/image/20171121/1511198243497799.png)
要阐明这些令人失望的结果显然是一个很不简单的过程。虽然如此,最新的研究表明,肿瘤的许多被忽视的特性——即对药物穿透的抗性——在逐渐破坏治疗的效果方面能够起到显著的作用。口服或注射抗癌的药物后,药物经血流传送到它的目标物(癌要消灭肿瘤,药物还必须以足够消灭各个致死细胞的高浓度在整个肿瘤内扩散开来。可是我的同事和我在过去20年间所进行的研究表明,固态癌经常利用有力的屏障来对付这种扩散作用。研究这些障碍正给我们带来一些战胜它们的令人鼓舞的办法。
克服这些障碍就定能增加多种多样的治疗方法,而这些方法的共同特点则是其有效性取决于治疗药物在肿瘤内的最佳积累。每逢有可能时,医生们总采用外科手术摘除或用放射疗法来医治固态癌症。可是,倘若原有的(初始的)肿瘤块部分不能切除或已转移,那么医生就只能依靠全身药物疗法来消除残留下来的癌细胞组织。
全身治疗通常由对分裂细胞(遗憾的是也包括健康的细胞)具有毒性的化疗药物组成。最近,基因工程的其它技术已提供出了第二类药物——蛋白质和其它生物制品。这类药物包含一些如像肿瘤坏死因子、白细胞介素、干扰素和单克隆抗体之类的免疫系统分子。另外,它还包括被称为由淋巴因子激栝的毒杀细胞(LAK)和渗入肿瘤的淋巴细胞等这样一些用于基因疗法的各种药物。
放射疗法同样地可能包括血传药物的传递。放射的部分作用是把氧分子转变成叫做自由基的高度破坏形式。不过肿瘤经常是缺氧的。研究人员为了提高放疗对恶性肿瘤的攻击力,正在试验注射能模拟氧乃至增加肿瘤内氧含量的敏化药物的治疗价值。恶性肿瘤还可以用加热予以杀死,所以高温治疗有时含有增强肿瘤对加热起反应的药物。在光促(photo dynamic)治疗中,先注射一种在接受激光照射之前相对无害的化合物并给以一定时间让肿瘤吸收而聚集于内,然后才将激光聚焦在肿瘤块。
当我第一次被肿瘤也许会对药物的侵入进行抵抗的这种可能性所吸引时,我还是达拉威尔大学的一名化学工程研究生。1994年我的博士导师James Wei安排我去帮助美国国立癌症研究所的Pietro M.Gllino测定动物体内恶性肿瘤对药物的吸收。随着我对关于癌症的知识掌握得越来越多,我开始明白药物治疗失败的原因可能在于血传抗癌剂未能分布到整个肿瘤中去。我开始想知道固态肿瘤是否具有阻碍这类分布的特性,我也开始考虑,我的工程学知识(包括我对流体和分子运输的了解)可能有助于我去探讨此种可能性。
肿瘤可抑制药物的穿透的可能性部分地是由它的结构所提示的。与大众的感觉不同,恶性肿瘤不只是一群增殖的细胞。癌细胞往往占不到肿瘤体积的一半。体积的1-10%分布着迂回曲折穿过肿瘤块的血管。余下的空间主要是由大量富含肢原的基质所填补,此种间质围绕在癌细胞的周围并能使癌细胞与维管结构隔开。(健康组织也含有胞外基质,但肿瘤内的此种基质通常是范围比较广阔的):
![1511198256139323.png 3$){5@S_QA7I7Z6O7T4ET]4.png](/resources/image/20171121/1511198256139323.png)
因此,要到达肿瘤内的癌细胞,抗癌药物处须使自己进入肿瘤的血管内,并穿过血管壁进入间质。最后,抗癌药物必须经过长途跋涉穿过基质而到达癌细胞。我已断定,要完成这些步骤可能是有困难的。
当我获得我第一个学院的职位吋,我还无力去探讨这一想法,但到1978年我的机会来了,因为这年我调到了卡内基·梅隆大学。我的同事和我自那时起就在一个多学科的小组内研究阻止药物穿透的障碍,最近在哈佛大学、1991年在麻省综合医院的我都参与了这项研究。
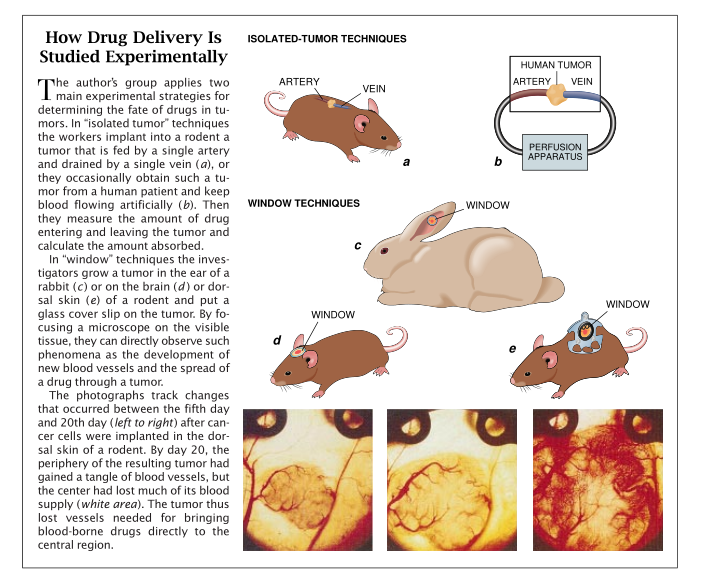
我们在研究中采用了一些新的方法。例如在卡内基·梅隆大学时,我们当即采用1961年由Gullino引进一种方法。我们在这一方法中培养了啮齿动物的肿瘤,以便把每个癌性的肿瘤与由单一的动脉和单一的静脉所组成的循环系统相连接。这种安排使我们能够测量有多少药物进出肿瘤。从这样的信息中,我们就能够计算出被留下的药物的总量。我们还开发了一种相近似的方法以便研究人原发性产生的结肠癌。当外科医生把患结肠癌病人的肿瘤切除后,医生顺便就能提供给我们由一动脉进药而由一静脉排药的单个瘤子。然后我们继续保持这种人工循环。
尽管这些方法产生了有价值的信息,但肿瘤内部的活动过程仍然是个黑匣子。为了深入了解血液的流动和药物及其它物质在肿瘤内的分布情况,我们采用了本世纪20年代由宾夕法尼亚大学的Ca Mn Sandison用兔子所作的、以及40年代由国立癌症研究所的Glenn H.Algire用小鼠所作的“窗口”技术的改进型。
我们将肿瘤细胞植入兔子的耳内或者植入啮齿动物的脑内或背部皮肤内。我们接着将它们用透明的玻璃封罩盖上或将它们夹于两个玻璃封罩之间。于是肿瘤在玻璃罩内生长,我们就能够在显微镜下观察它们。我们把附着的荧光标记物注射到药物上,甚至就能追踪各种物质进入肿瘤的路线。1991年起,我们对免疫缺损小鼠的利用已使我们能够去考察人的肿瘤,而不是只依靠动物原有的这些肿瘤。免疫系统缺失阻止小鼠排斥人的移植物。数学模型这类经典的工作战略也有助于我们的研究。它使我们把理论与实验相结合,让我们列出方程式和进行试验运算,并让我们在实验中减少动物的使用数量。
不久以前,我们的以及其他人的研究显示:肿瘤的血管系统,不论其结构还是其运行都极可能被瓦解,可以想象,在正常器官中都布满了血管并把血液提供给构成组织的所有区域。来自心脏的传递带氧血液的动脉分成较小的动脉然后再分成微血管。体液、营养物和氧从微血管进入周围的基质和细胞。微血管传递到小静脉,小静脉则吸收来自组织的废物和过剩的体液并将其传递给静脉以清除之。
尽管肿瘤开始是从该区域的现存维管结构中得到血液的,但最终它们产生出小的血管,经迅速分枝缠绕、逐日变化、流向其生长的方向。结果,肿瘤的一些区域可能出现良好的血(维)管化,而其它区域则很少乃至无血液供给。
因此,这些结构指出首要问题之一,即血液传递的药物在通住癌细胞的道路上血管的分布是不均衡的。的确,通过我们的透明窗,我们能够看见缺乏血管的区域不能直接从循环中接受药物。表面巡视就可以看到在这些缺血区域的肿瘤细胞会死去,但如果恢复营养供给它们通常能再复活。
而且,维管结构的异常分枝和缠绕往住对可观察到的血流减慢起推动作用——此一现象可能由于肿瘤中血液的粘滞度异常,而加重缓慢的血流阻碍药物传递到肿瘤内血管分布少的区域。在造成其它药物的传递问题方面也可看到它的参与。
![1511198270873079.png 80L4C(HKD~OWREO1}]%CCO3.png](/resources/image/20171121/1511198270873079.png)
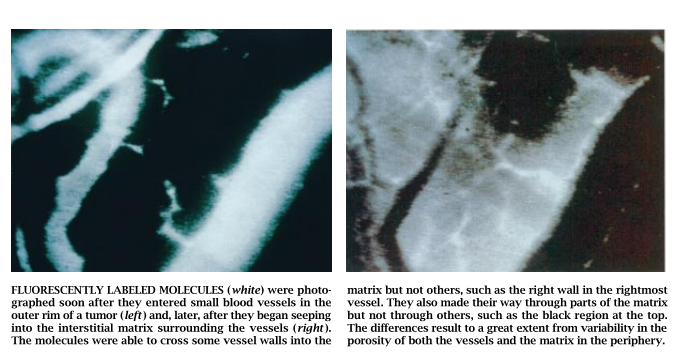
不均衡的供血决不只是阻止药物在肿瘤内的扩散。出现的第二个障碍是间质内形成异常高的压力(这可由探针插入基质内所给予间质的力来测量)。此种压力能够妨碍大分子通过管壁进入间质。因此,此种压力的作用结果是经常可在生长于小鼠体内的动物肿瘤和人的肿瘤之间质中(借助于荧光是显微术或其它成像术)看到低浓度的药物分子。
当我们密切注视控制分子从血液向基质移动的压力时,我们开始猜到间质压力可能对药物的传递造成问题。此类传递发生在穿越排列有单层血管壁的内皮细胞或在内皮细胞之间进行,我们知道分子要离开血管(外渗)主要靠扩散和对流两种机制。(我们应该专门讨论的细胞也是第三种选择)。扩散是分子从高浓度区向低浓度区所作的一种运动。对流是分子靠流动液体的流动所进行的输送。与不受压力梯度影响的扩散作用不同,对流要受压力梯度的控制:液体载着分子从高压区流向低压区。
用简单的例子就可说明这两种过程之间的差别。当把一滴蓝墨水滴入一杯蒸馏水内时,蓝墨水分子逐渐向外分散——靠扩散作用——直到浓度达到均一为止。可是,倘若在加入一滴蓝墨水后再将一杯水搅和,那么旋转的水就会在液体运动的地方迅速的分散蓝墨水。
我们不知道小分子——如氧和常用的化疗约物(其分子量均小于2000道尔顿)——主要通过扩散才离开血管并移动到正常组织。但是大分子——包括基因工程药物(其分子量大于5000道尔顿)——则主要靠对流而运动。
![1511198290570982.png Y5]Z]Z%BCB@K[PZQUIGGKMH.png](/resources/image/20171121/1511198290570982.png)
在健康组织中,大分子从血液向间质运动则是由于毛细(血)管网络的压力高于间质的压力(间质压力约为零)才发生的。但是在肿瘤中上述过程会发生吗?1987年我曾提出过如果肿瘤内间质的压力异常高,大的药物分子要靠对流进入间质必然会受阻。有些大分子通过扩散也许仍会进入基质,但速度要减慢,这是由于扩散的通过速率随分子大小的增加而减慢。
为了开始测验这一假设,我的同事和我提出测定人的肿瘤中间质压力是否确实升高了。两项早期发现对此种可能性提供了支持。首先,一篇科学文献的综述曾披露,1950年阿伯丁大学的J.S.Young及他的合作者已测定过已转换到其它兔子体内的兔肿瘤中心处间质的压力;肿瘤中的压力高于正常组织中的压力。其它研究小组后来也公布了相类似的结果。可是这与原发人患肿瘤的关系尚不清楚,所以这些发现被大大地忽略了。
其次,当我的一名研究生和我于1988年开发出在固态肿瘤中压力分布的数学模型时,该模型显示出间质的压力必然是高的。事实上,它产生了意想不到的预报:整个肿瘤块的压力也许是相当高的。然后周边的压力会逐渐下降到接近于零,而在周围的正常组织中的压力很可能接近于低压。
均匀升高的压力分布图的研究结果使我们吃惊,因为其它已测定的(或后来测定的)肿瘤内的各个参数都是不均一的。不仅是血管的分布参差不齐而多变,而且即使在单个血管内的血流速率也能够随吋间而改变。此外,有些血管额外多孔或渗漏,而另一些则否。而且单个血管在此区域异常渗漏,但在另外的区域则相对不渗透。
在科学文献中还没有实验数据可以证实或驳斥本模型的预测,所以我的研究小组的一名博士后研究生承担测定动物全部肿瘤的间质压力。根据预测,他发现大的固态肿瘤中(直径大于半厘米的)的压力均匀地高过除外部边缘以外的其他地方。其它实验室目前已在动物中证实了这些结果。从1990年起,我们已经与匹兹堡大学、慕尼黑大学和马萨诸塞州综合医院的医生们合作,测定正在进行治疗的患者身上固态肿瘤的压力。结果,人体肿瘤的压力与动物的压力一样高或者稍高。
因此,1987年提出的假说之一部分已得到证实:在大的人体肿瘤中的间质压力是异常高的。但是这种升高足以严重削弱大的药物分子的对流吗?亦就是说是间质组织中的压力等于或高于微血管网络的压力吗?我们的数学模型显示它们可能是大致相等的,最近同时测定动物肿瘤中微血管和间质的压力已确认了这一预测。这些测定值还表明,肿瘤中血管的压力高于正常的毛细血管的压力。我们认为这种升高作用主要源自增生细胞直接和间接对血管的压制。肿瘤中血管的异常结构和血液的高粘度显然也起了推动作用。
把实验结果与理论分析结合起来与下列关于与压力有关的障碍形成造成间质中药物积累的情况非常吻合。肿瘤最初生长于正常组织中间并利用现存的血管。在此阶段,肿瘤显示出低的间质和血管压力并依靠现存的淋巴系统从间质中排泄过剩的液体。随着肿瘤的生长,它产生新的并经常渗漏的血管,但不能形成它自己的淋巴系统。其时,异常的血管几何形状减缓了血液的流速。这种减缓再加上受肿瘤细胞和其它因子的抑制,从而升高了血管的压力,使大量从血管中流出的液体渗透入间质,兼之缺乏功能性的淋巴系统,致使液体不能有效地被清除。
由于这种液体构成为间质的一部分,所以有了压力。最终,血管中的压力和间质的压力相等。此时,在血管内流动的小分子通过扩散不断地迅速向外逃逸(虽然只发生于继续有血液供给的区域)。
但是,较大的分子除周边以外往往留在血管的界限内,而间质压力也接近于正常。有些大分子通过扩散穿透进入间质,但它们的动作是如此缓慢。因此,在它们能够在肿瘤中积累到合适的生存空间之前,机体可以在循环作用中把其绝大部分清除掉。抗癌药物所面临的挑战,即使在抗癌药物找到通往间质的道路之后仍会持续下去。要使之完全有效,抗癌药物就必须过间质分散到不是直接由血管传送的细胞中去。极容易靠扩散在短距离内行驶的小分子只要不被降解,就可被微血管重吸收或由其它过程而停止。但是大的并且靠对流传递的分子则要大费周折;大多数肿瘤内部均匀的压力阻止对流在此起作用。
出乎意料地是对流在周边起了作用,唯一遗憾的是走错了方向。请记住在肿瘤边缘处压力骤降,它在那里接近于周围的正常组织。结果,液体从高压区的最外层边界流到周边并离开癌。Gullno于1974年测定了这种运动的数值。他发现留在固态肿瘤中10%的血液是从其周边缓慢地流出的,而非经过静脉排出。我们和其他研究人员后来证实了他的研究结果。载着药物分子的液体逃离肿瘤表面并在此过程中远离肿瘤而去。
对于留在间质内的分子来说,扩散这种通常缓慢的过程才是分散到难于渗漏区去的有效方法之―。在数学含义上,由扩散作用移动一定距离所需的时间是与距离的平方正比的。也就是说,如果设一个各子每分钟移动1微米,那该分子移动2微米将需要4分钟,而移动4微米则需要16分钟。而分子通过对流移动所需的时间,倘若将其进行运算,那就只与移动的距离离成正比。换句话说,一个分子通过对流花1分钟穿过1微米组织,那它移动2微米只需2分钟,而移动4微米则只需4分钟。要使肿瘤周边的大分子通过扩散向中心散布可能需要多长时间呢?为获得明确的答案,我们将具有不同大小、形状和电荷分布的分子注射入动物体内,并测定其穿过我们在透明窗内可看见的组织所需的时间。然后我们把这些信息输进数学模型.以便计算出分子为使具有不同大小和生理特性的肿瘤内达到均一的浓度所需的时间。
例如,我们发现不断地供给分子量为15万道尔顿的单克隆抗体,使其在直径1厘米且中心无血液供给的肿瘤内的浓度达到均一,可能要耗时几个月。
如此缓慢的分散速度可能极易妨碍包括新一代基因工程药物在内的大分子去消灭肿瘤的能力。由于血流传输的药物不能长时间地在血流中继续存活下去,因此要反复找药以保持血液的高浓度方可达到完全穿过肿瘤之所需。进行药物传递也许不只是代价高,而且还可能有害于吸收药物的一些正常组织。
(对于要被用作治疗的任何药物来说,都必须不能有会对健康组织造成严重或不可逆转伤害的性质)。反复投药还可能诱使免疫系统去制造抗体,以及在药物可能达到其最大药效之前产生可以降解药物的反应物。
我们和其他研究人员还研究过间质中通过的其它阻抗因子。这些研究指出,许多基因工程疫苗都是粘稠的;这种特性减缓了扩散的速率。就像有粘性的鞋底妨碍运动员赛跑一样。而且,间质小区中的酶类,在药物有机会对靶细胞起作用之前可能将某些药物降解。肿瘤亦显示出能够降低一些找癌药物和放射线有效性的代谢失调症。例如,肿瘤内相对缺氧,就可能诱使癌细胞分泌出大量的乳酸。许多药物在酸性环境中都会遭到破坏或失效。
说来奇怪,阻碍抗癌药物穿透的各种因子偶尔还能起好作用。例如,粘性就能帮助抗癌药物滞留在肿瘤内。有些药物在酸性或含氧量低的环境中作用亦佳。此外,假如一种化合物能够战胜艰难险阻并最终在很少有血管分布的区域内积聚,那么缺乏血液供给的这一区域反而成了一个保险库。在我们称作蓄水库的现象中,作为蓄水库内积累的药物也有一些外泄的通道也够把药物逐渐释放到邻近肿瘤的各区域。
抗药物分子还阻碍作为抗癌武器供给的白(血)细胞的传递。供给肿瘤的异质血液其本身很明显就是一个主要的障碍,就像它对分子一样。我们仍在测定癌抗拒白细胞的外渗和间质移动的程度。白细胞离开血管的能力可能很少取决于压力梯度,而是取决于它们吸附到血管壁中内皮细胞上去的能力以及在增加它们与管壁接触中本身的变形能力。这些行为帮助白细胞塞满于内皮细胞之间,并由此将其推出血管系统。
一旦白细胞存在于间质内,它们就会通过附着在间质上的方式移动并缓慢而行地穿过间质。这种运动的效率再次受白细胞粘附特性和变形能力以及肿瘤组织自身各种性状的影响。例如,肿瘤环境内的有些分子能够帮助或有碍于细胞的活动:而另一些分子则可能控制细胞移动的方向。这些过程需要做进一步的研究。
我必须提请注意,当治疗用的细胞或分子最终到达癌细胞后,它们的问题并未到此了结。它们可能遇到来自细胞本身的抗性。其他实验室正在研究此种现象(参见《癌的多重抗药性》一文,由Norbert Kartner等撰写,载于《科学》1989年7月号)。
如果正像我们的数据所指出的那样,肿瘤内对药物分散的障碍可能是难以对付的,那么有什么方法才可以绕过或消除这些障碍呢?正确的解决办法尚未出现,但已提出了一些有吸引力的方法。早期监测和治疗依然可能是有益的。与已经确认的肿瘤相比,小的肿瘤通常具有比较均一的循环系统和较低的间质压力。因此,它们较容易被传统的药物和新药所穿过。
对于大的肿瘤来说,正在进行研究的是用于地治疗的各种二步法和三步法。其中之一是将可选择性地结合于肿瘤的某种分子组成上的抗体与酶连接以形成一种被称之为抗体酶的酶。所挑选出的这种抗体酶对机体没有明显的影响,但它能把入选的一种钝化类型的小药物分子(药原,prodrug)转化成杀死肿瘤的药剂。把极高量的抗体酶注射进血流中,结果它就能在肿瘤内积累,只是外渗和间质扩散的速度缓慢而已。之所以能够使用高的剂量是因为不管是抗体还是抗体酶的成分都不明显加害正常组织。一旦活射进药原,抗体酶立即在肿瘤内积累并从正常组织和系统循环中移开药原分子。同时在间质中药源必然会遇到抗体酶、并被激活而进入肿瘤去消灭恶性癌细胞,所以它能够容易的向外散到肿瘤循环。
避开障碍使药物分散的另一种战略也许是给患者注射已用低分子量药物填充的脂质体(脂囊)。最新一代脂质体可在血液中待很长时间。因此,脂囊应该有时间从血管的渗漏区外泄并很容易在周围的间质内达到高的含量。脂质体在间质内会逐渐地释放出药物,这样药物就有办法分散到肿瘤中去。
![1511198299762531.png ZHSE4OR3}2]QB04HC[~9N{4.png](/resources/image/20171121/1511198299762531.png)
可是,跟其它方法一样,利用抗体酶的小分子脂质体战略都有一个最大的弱点。根据以往的记载,小分子可能很快被降解。它们可能渗回到肿瘤血管中并像它们容易从血管中扩散出来那样地从肿瘤内移走。因此,在它们完全充满所负责杀死的癌细胞之前它们就已可能消失。而且,大量外渗的地方只发生在血管壁的渗漏处。
随着研究的进展,增强了对控制血流和肿瘤内分子和细胞运动的因子的了解,研究人员理应有能力发明不仅能躲避障碍传递药物的方法,而且也有能力发明积极清除障碍的方法。更确切地说,研究人员应该有能力增加缺少血管化区域的血管分布、增强肿瘤血管的渗透性、降低间质压力和提高间质的输透速率。遗憾的是,极少数实验室仍在研究非均质血流和肿瘤内高压的诱因。假如有更多的研究人员加入进来,研究工作就会迸行得更快。
虽然如此,特别是在降低压力方面仍取得了一些进展。例如,我们最近发现已酮可可碱和烟酰胺两种药物能够降低生长于动物体内的人类肿瘤的间质压力。还知道这些药物增加了各肿瘤内的供氧量,这对放射治疗是有益的。我们还发现,受辐射妇女的颈部肿瘤有时可降低间质压力。这些处理是否将改善病人对药物的吸收仍有待观察。但是,科学文献中记载的一些研究已表明,生长于动物体内的人类肿瘤经辐照后其中注入的抗体总量增加。
另一个与压力有关的战略是将与肿瘤搏斗的范围限制于一个区域内。这种方法要求把药物与大量的液体混合并将混合液直接注射入肿瘤的中心部位。这种作用使肿瘤中心的压力相对于周围肿瘤组织来说是增加了。结果,就会由于对流诱发的压力梯度而使药物从中心穿越周围组织向周边分散。这种方法目前正在用于大脑肿瘤和其它肿瘤方面。
可供选择的还有一种方法,如果肿瘤的血管系统完全受到破坏,那么就没有药物会外渗或与间质交换。这种持久的、大量的营养物的缺乏必然可期望肿瘤发生饥饿并最终杀死肿瘤细胞。许多药物——其中有肿瘤坏死因子和能识别内皮细胞或亚内皮间质的单克隆抗体——就具有完全停止供血的潜在作用。在一些条件下,加热和光促治疗也能破坏肿瘤血管。由哈佛大学的Judan Folkman首创的一些抗血管形成的方法,在许多实验室和临床上都在积极进行研究。
目前正在患各种癌症的病人身上进行试验的血细胞也可能证明可以作为抗血管形成的治疗方法。我们最近发现,LAK(淋巴激活杀伤)细胞粘附到肿瘤血管并妨碍血管中血液的流动。这一发现与在病例中所显示的结果是一致的,在病例中这些LAK的细胞通过部分参与扰乱肿瘤的供血而证明对病人是有帮助的。因此在人体内对肿瘤细胞的毒性可能不是LAK细胞仅有的效应。这一结果进一步暗示把抗血管形成疗法与目的在于攻击癌细胞的疗法结合起来可以更好地提高两种治疗方法的有效性。
随着分子医学和基因疗法时代的开始,科学家们需要付出更宝贵的努力去揭示,为什么有些在实验室表现很有希望的药剂,一旦投入治疗固态肿瘤,往往毫无作用。我希望正在进行的药物传递阻碍的研究最终能够获得成功,从而使现在的、将来的抗癌药物能够按照要求发挥出它们诱人的潜力。
[赵裕卿译,颂平校]
请 登录 发表评论