1974年,我还是一名硕士研究生,在美国国家癌症研究院彼得罗·M·古利诺(Pietro M. Gullino)的实验室做一些研究工作。得益于古利诺教授的引导,我有机会从一个全新的角度审视恶性肿瘤。当时,为了深入研究肿瘤的生物学特性,他发明了一套新颖的实验装置——通过单根动脉和静脉,把肿瘤与小鼠的血液循环系统连接起来。我决定利用这套装置,测量进入小鼠体内的药物,究竟有多少能抵达肿瘤内部,又有多少会被肿瘤排出。结果令我吃惊:大多数药物分子都无法进入肿瘤内部,更糟的是,即使进入肿瘤,药物分布也很不均匀,某些区域几乎碰不到一个药物分子。
即便幸存癌细胞很少,它们也可能死灰复燃,导致癌症复发。如果没有足够的药物进入肿瘤,不能杀死全部恶性细胞,就很难根治癌症。为什么药物分子难以进入肿瘤内部?在强烈的探索欲望驱使下,我开始了解肿瘤的内部结构,并试着解决上述难题。
接下来的几十年里,我和同事们一直在研究,为什么肿瘤血管会出现异常?紊乱的血管为什么能阻碍传统疗法?为什么它们与肿瘤的某些恶性行为直接相关?基于多年来的研究,我们开发了一些使肿瘤血管正常化的方案,而且在小鼠试验中取得了不错效果。我们还意外发现了一个有趣的现象——本来用于破坏肿瘤血管的药物,在试验中却表现出使血管正常化的功能,这可能会成为攻克癌症的新方法。
最近几年,我们的研究重点转移到了癌症病人身上。当第一份临床证据显示,经过血管驯化治疗后,病人的肿瘤逐渐萎缩时,实验室工作人员的兴奋简直无以言表。当然,这只是一个好的开端,还有很多工作等着我们:继续完善治疗方案、评估试验疗法对不同肿瘤的功效。攻克癌症已不是我们唯一的目标,因为“驯化血管”也能为攻克其他血管疾病开辟新的途径,比如多见于老人的致盲疾病——黄斑变性。
混乱的血管
虽然我从研究生时期就开始研究癌症,但真正步入正轨,却是在拿到博士学位数年之后。为了弄清楚药物在肿瘤中不均匀分布的原因,我的第一项任务就是,以啮齿类动物为试验模型,监测药物在血液中扩散的每个过程。研究过程中,我们应用多种新技术,观察药物是如何完成整个“旅程”的:随血液进入肿瘤毛细血管,穿过血管壁渗透到周围组织,进入癌细胞,最后被肿瘤排出。我还和同事们一起发明了一种方法,用于追踪血管和组织中的分子动向(如氧分子)。后来,我们甚至可以观测肿瘤细胞中基因表达的情况。
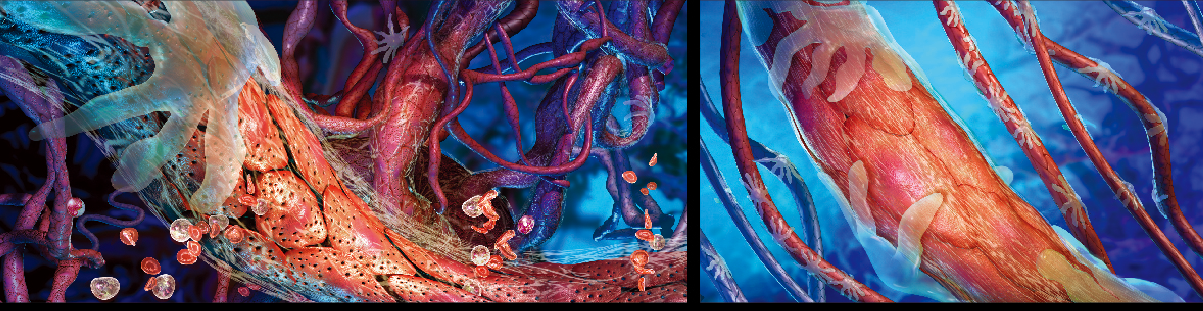
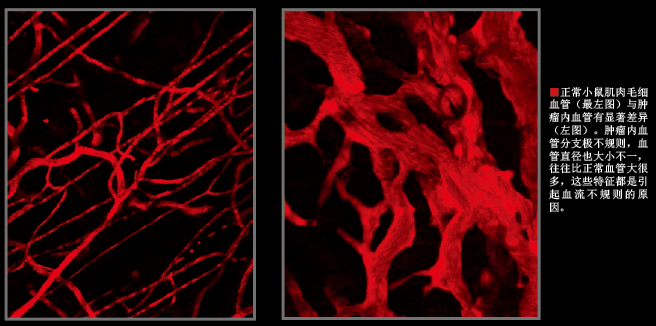
早期研究显示,肿瘤血管与正常组织中的血管差异极大。正常血管顺畅而有条理,规律地分叉,伸出连续的毛细血管和微血管,形成一个覆盖面极广的血管网络,为各个组织的细胞输送氧气和营养物质。在肿瘤内部,情况截然相反。由于肿瘤本身能激发新血管的生成,过多的血管最终乱作一团:血管之间任意连接;某些区域的血管分支很粗,还密集着大量未成熟的微血管,而在另外一些区域,血管分布却是空白。
多年来,我们一直在研究血液、药物、细胞在肿瘤血管中的运动方式,对血管异常可能带来的严重后果也有了全新认识。然而,我们首先认识到的,却是攻克癌症的艰巨性:肿瘤血管的杂乱不只体现在外观上,结构与功能也高度异常。虽然在某些肿瘤血管中,血液流动非常顺畅,但在另一些血管中却几乎凝滞。具体观察某一根血管时,我们惊讶地发现,血液甚至会改变流动方向——时而顺行,时而逆行。这种奇怪的血流方式,已经成为药物深入肿瘤的一大障碍,更大的难题在于,某些血管壁允许各种分子穿行,另一些血管壁却又太过紧密,绝大部分分子无法通过。通透性不均一造成的结果,是需要穿过血管壁才能到达周围组织的药物,在肿瘤中分布极不均匀。
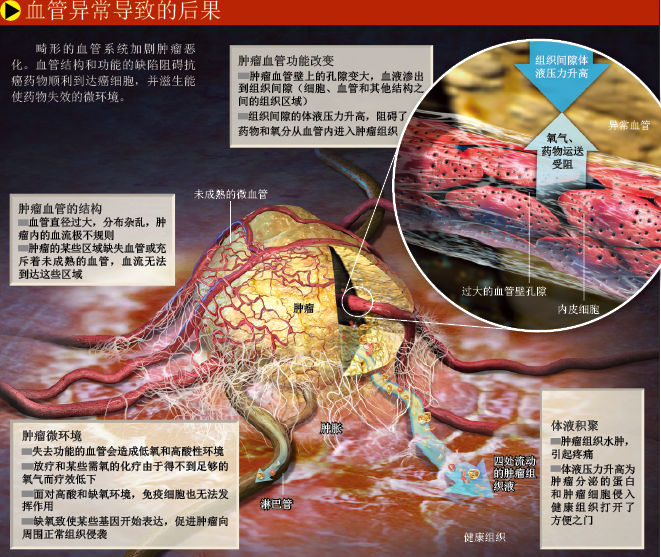
肿瘤组织似乎就是一个矛盾体。在寻找造成这种现象的原因时,我们发现,肿瘤中某些血管壁上的孔隙,直径竟达1~2微米,这是正常孔隙大小的100多倍!正因为如此,这些异常血管无法维持血管壁两侧的渗透压差异。通常,血管内的血压远高于周围组织里的压力,但由于肿瘤血管的通透性过高,血液很容易泄漏出来,将血管外围压力提高至血压水平。
失去渗透压的驱动,药物很难接触到肿瘤细胞,而且体液在组织间隙积聚,会使肿瘤迅速肿胀。对脑肿瘤患者而言,由于组织膨胀受到颅腔容量的限制,肿胀的肿瘤将压迫脑组织,直接威胁到患者的生命安全;在其他癌症患者中,从肿瘤渗出的体液流到哪里,它携带的肿瘤细胞和各种促进血管与淋巴管生成的蛋白分子,就随时可能在那里“生根发芽”——这也是癌细胞扩散的一种途径。
血管紊乱造成的危害,远不止阻碍药物输送、促进肿瘤扩散,肿瘤内部的微环境也将受到严重影响。肿瘤中,许多区域都没有血管,邻近血管也无法提供足够的氧气,这些区域就变成了低氧高酸的环境。恶劣的微环境反过来又影响肿瘤细胞,提升侵袭能力,让它们更容易转移。免疫细胞本来可以杀死肿瘤细胞,但在低氧环境下,它们的杀伤力大打折扣。常用抗癌疗法也因受到低氧环境的影响,无法发挥最佳疗效(某些药物需要氧气,才能启动杀伤癌细胞的化学反应)。
至此,我们终于明白癌症为何如此难以治疗。1994年,我在《科学美国人》上发表文章,详细阐述了我和同事们多年来的发现。这篇文章刊出后,很多科学家都意识到,如果能恢复肿瘤血管的结构和功能,就有机会改善肿瘤内部的微环境,提高抗癌疗法的功效。但要“驯服”肿瘤血管,我们首先得知道,究竟是什么原因导致了肿瘤血管异常,并将这种混乱状态一直维持下去。
有利的矛盾
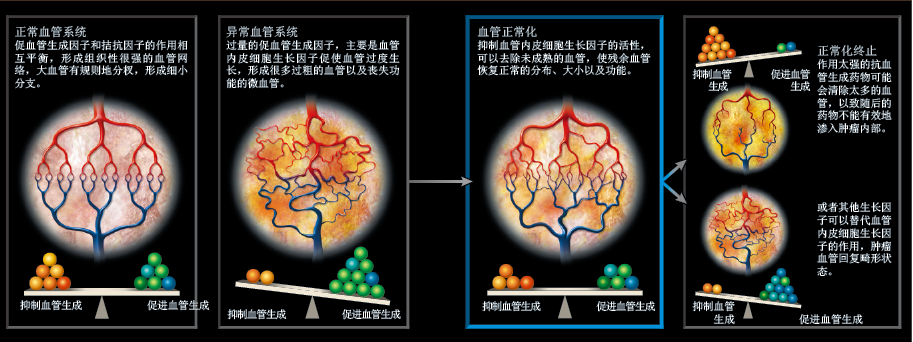
我们开始观察与血管形成有关的分子。首先引起我们注意的,是一个非常关键的分子——血管内皮细胞生长因子(vascular endothelial growth factor,VEGF)。这个分子是由哈佛大学的哈罗德·德沃夏克(Harold Dvorak)发现的,他最初把它命名为“血管通透因子”。血管内皮细胞(endothelial cell)的生存与增殖都离不开VEGF,但如果VEGF过多,血管就会发生渗漏,这就是德沃夏克把它叫做“通透因子”的原因。在正常组织中,VEGF及类似分子的协同作用,往往会被另一些拮抗分子“中和”(抑制血管的生长,比如凝血栓蛋白,thrombospondin),使血管的生成处于平衡状态。
任何时候,只要某个组织需要新生血管,它就会主动打破上述平衡(增加VEGF等分子的生成量,或者减少拮抗因子),使它偏向利于血管生成的一方。一旦有了足够的新生血管,促进和抑制血管生成的两股力量就会重新达到平衡。但在肿瘤和其他慢性疾病中,不平衡状态会持续存在,致使血管的生成越来越不正常。
在大多数肿瘤中,VEGF的含量都很高,如果能找到一种方法,清除过量的生长因子,或干扰它们的刺激作用,就可能恢复平衡,肿瘤内的血管也就能回复到正常状态。另一个方法则是提高抑制因子的浓度,也可能达到同样的效果。然而从理论上推断,即使通过上述方法恢复平衡,也很难维持:抑制作用过强,血管可能被破坏;抑制作用适中,肿瘤很快就会分泌新的生长因子,再次打破平衡。碱性成纤维细胞生长因子(basic fibroblast growth factor,bFGF)就是这样的分子,它与VEGF在很多方面都具有相似性。巨大的难题让我们一筹莫展,只好先试一下血管生成抑制剂,看看到底会发生什么。
1995年,以抗体为基础的血管生成抑制剂已在开发中,我们利用这类药物,在小鼠试验中验证我们的推测。某些抗体能直接与VEGF结合,阻止它与血管内皮细胞表面的受体结合,切断细胞生长信号的来源;还有些抗体则与细胞表面的受体结合,封闭信号接收通道。我们兴奋地发现,两类抗体都能清除肿瘤中一些未成熟和不完整的血管,并能诱导余下血管重组结构,向正常血管“看齐”。经过药物处理后,异常血管的通透性开始降低,直径也在缩小;其他生理指标也有了明显改善,比如组织间隙的体液压力降低、低氧环境的氧气浓度升高、药物更易扩散。
虽然其他科学家在动物试验中证实了我们的发现,但我们还是无法肯定,这种方法在癌症病人身上能否奏效。也有不少科学家对我们的方法持怀疑态度。上世纪90年代末,我公开提出“肿瘤血管恢复理论”时,很多科学家都忙着研制抑制肿瘤血管生成的药物。他们的研究工作建立在一个假说上:利用抗血管生成药物切断养分来源,就可能“饿死”肿瘤。这个假说是我的同事犹大·弗克曼(Judah Folkman)在1971年提出的。事实上,美国食品及药品管理局(FDA)在2004年批准上市的抗癌药物阿瓦斯丁(Avastin),就是一种抑制VEGF活性的抗体,研制它的初衷正是为了抑制肿瘤血管生成。
在试验中(包括动物和人体试验),阿瓦斯丁已经表现出抑制肿瘤血管生长的功效,但单独使用时,它却无法提高癌症病人的存活率。在一次关键临床试验中(如果失败,FDA很可能拒绝上市申请),阿瓦斯丁的确提高了直肠癌病人的存活率,但只有和标准化疗同时作用时,它才能表现出如此功效。该结果似乎自相矛盾:从理论上讲,化疗药物需要有血管的辅助,才能发挥作用,但阿瓦斯丁却是用来抑制肿瘤血管的——而公开发表的研究显示,抑制血管生成的药物会干扰放疗和化疗作用。应该如何解释这一矛盾?
2002年,在美国国立癌症研究院资助的一项临床试验中,杜克大学医学中心克里斯托弗·维利特(Christopher Willett)的研究小组,利用“阿瓦斯丁+放疗+化疗”的方案,对直肠癌患者展开治疗。我们也利用这个机会,仔细观察了经过治疗后的肿瘤内部的血管情况。我们很快发现,肿瘤血管发生的改变,决不等于被破坏。
试验开始时,研究人员只为癌症病人注射了阿瓦斯丁。两周后,一切现象似乎都朝着有利的方向发展:肿瘤中的血流量减少了30%~50%(在6位病人身上,都得到了相同的结果);微血管的密度和组织间隙体液的压力也在降低;在无法得到血液供应的肿瘤区域,细胞凋亡(癌细胞启动自杀性程序)、氧分及营养缺乏等现象越来越明显。
奇怪的是,根据肿瘤对葡萄糖及其类似物的摄取量计算,肿瘤消耗的总能量并未下降——这与试验的预期完全相反!残余血管承担起了运送养分的重任,而且工作效率大大提高。接下来,我们发现,某些肿瘤细胞的增殖速度提高了——说明血管变得正常后,微环境更适合肿瘤细胞生长了。此时,任何癌症患者都会感到绝望,但希望总在人们快要绝望的时候出现:增殖加速的肿瘤细胞恰好对化疗药物极为敏感,因为这些药物的作用目标正是分裂旺盛的细胞。
综合上述结果,我们就知道阿瓦斯丁为什么能提升放疗和化疗的功效了:当药物抑制了VEGF的活性,一些肿瘤血管立即被清除,残余血管开始恢复正常;除了改善微环境,正常化的血管还使加速分裂的肿瘤细胞在化疗中更脆弱。因此,在肿瘤血管恢复正常的这段时间,其他抗癌疗法就能发挥最大作用。
抗癌时机
要发挥“阿瓦斯丁+放疗+化疗”方案的最大威力,科学家首先要知道肿瘤血管何时开始恢复正常,这种“恢复阶段”又会维持多久。因此,我的研究小组又回到动物模型上,用试验寻找答案。我们给患有脑癌的小鼠注射抗体,阻断VEGF的主要受体。仅过了一天,肿瘤血管就表现出正常化的迹象。恢复阶段大约持续5~6天,在此期间,肿瘤内部的氧含量升高了,放疗也能发挥最大疗效。其他研究团队随后也得到了相似的结果。
由于证据足够充分,我们又获得了一个验证结论的机会。这次临床试验也是由美国国立癌症研究院资助的,刚结束一年多。美国麻省总医院的特蕾西·巴切勒(Tracy Batchelor)和格雷戈里·索伦森(Gregory Sorensen)负责此项研究。参与试验的30位病人都患有脑瘤,(更确切地说是恶性胶质瘤,glioblastomas),虽然他们接受过放疗、化疗,甚至将肿瘤彻底切除,但很快又复发了。他们剩下的寿命不会超过6个月。
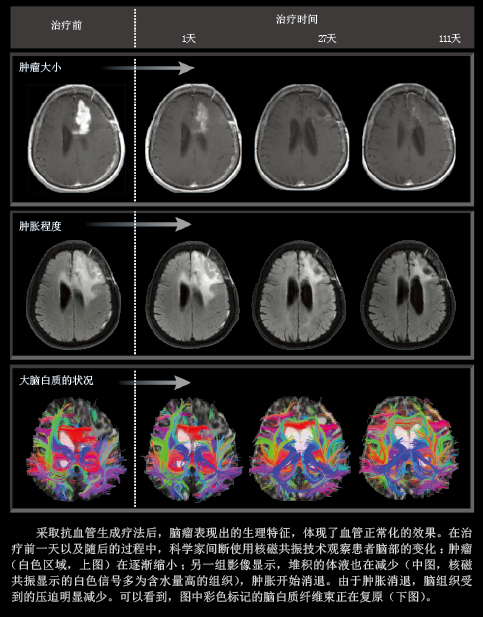
患者每天服用Recentin——一种研发中的抗癌药物,能强烈抑制VEGF的三种主要受体。借助先进的医学影像技术,我们能即时观察Recentin对肿瘤的作用。在这些患者的肿瘤中,血管正常化的时间至少能持续28天,某些生理指标的恢复时间甚至长达4个月,贯穿整个试验。正如我先前提出的,血管的正常化伴随着肿瘤和周围组织的水肿迅速减退,只要患者服用Recentin,对水肿的抑制作用就一直存在。抑制VEGF的活性会带来严重的副作用,因此一些患者会要求间断服药,这让我们观察到一个有趣的现象:停止服用Recentin,肿瘤血管又变得异常;恢复用药,血管再次开始正常化。
这次临床试验的意义在于,首次确定了血管正常化在人体中的持续时间。不久后,一项涉及300多位受试者的大规模临床试验启动了,目的是确定在实施或不实施化疗的情况下,Recentin如何发挥治疗恶性胶质瘤的功效。我们也在研究抑制血管形成的药物联合传统抗癌疗法时,对更多类型的初发或复发癌症病例的治疗作用。
同时,我们还在研究如何延长肿瘤血管正常化的持续时间,为其他疗法争取更多的作用时间。无论采用哪种策略,我们都得清楚地认识到,仅依靠VEGF抑制剂,无法使肿瘤血管彻底恢复正常,甚至无法长时间维持正常化状态,因为肿瘤会制造其他生长因子,用于替代VEFD的作用。当肿瘤进一步生长,常会分泌多种促进血管形成的物质,以不同的机制分别发挥作用。于是,阿瓦斯丁这类药物就会失去效力。
以直肠癌为例。我们研究小组发现,在服用了阿瓦斯丁后,患者血液中的VEFG和PlGF(placental growth factor,血清胎盘生长因子)的含量实际上升高了,这就是说,肿瘤和其他正常组织会产生更多的生长因子。在胶质瘤复发患者中,一旦Recentin的抑制作用减弱或消失,血液里促血管生成因子的含量就会升高。
对于医生而言,促血管生成因子的多样性,无疑是一道难题,他们必须根据每个患者的情况,量身定制联合疗法。而且随着时间推移,肿瘤产生的分子类型逐渐改变,医生还必须对疗法进行相应调整。值得注意的是,当前能使肿瘤血管正常化的药物,并不局限于针对促血管生成因子的药物。我们最近发现,一种针对肿瘤细胞表面受体HER2的抗体药物——赫赛汀(Herceptin,参见《环球科学》2006年第6期《抗癌先锋》一文),在小鼠试验中也表现出了使肿瘤血管正常化的功效。赫赛汀能间接降低细胞内促血管生成因子的合成量,并同时提高血管生成抑制因子的产量。
除了开发促进血管正常化的药物,研究微创和成本低廉的方法,让医生方便地监测血管正常化过程,以指导抗癌疗法的实施也非常重要。朝着这个目标,我和同事们正在寻找一些被称为“生物标记”的分子:这些分子很容易检测到,它们能反映肿瘤内部正在发生的情况,揭示血管正常化的持续时间。血液或尿液中,随着肿瘤血管的情况而发生相应变化的蛋白质,就可能是生物标记分子。
抗血管生成的药物能驯服肿瘤血管,并不意味着研发这些药物的初衷是错误的。如果一种药物的药效足够强大,只针对肿瘤血管发挥作用,并能摧毁大部分肿瘤血管彻底切断肿瘤的营养来源,从而治愈癌症患者——这将是医生和患者都愿意看到的结果。但是,使用抗血管生成的药物修复血管,同样能使它们成为攻克肿瘤的良药。从长远来看,这项研究能使全世界多达5亿的血管疾病患者受惠,比如老年黄斑变性和动脉粥样硬化患者。
三十多年前,我刚开始研究肿瘤中畸形的血管时,从未想过未来的路会通向何方,更没想过会有这么一天:患者走进医院,在检测种种生理指标后,就能轻松获得一套量身订做的治疗方案,用来治疗他们的血管疾病。现在来看,这一天离我们已经不远了。
请 登录 发表评论