当人类与结核病的苦战终于迎来胜利的曙光时,耐药性结核菌却给公共卫生构成了新的威胁。
撰文:利·菲利普(Leigh Philip) 翻译:赵瑾
如果此前还有人怀疑结核病卷土重来只是危言耸听的话,那么2005年之后,这一事实就毋庸置疑了。苏格兰长老教会医院坐落于南非夸祖鲁-纳塔尔省图盖拉渡口一个贫困的偏远村庄,那里的医生对每天死于枪伤和艾滋病的病人已经见惯不惊了。但即便是这些医生,当他们看到一些艾滋病病人使用抗逆转录病毒药物,已经显示出不错的效果,却很快死于结核病时,他们也不由感到困惑与害怕。
普通结核病患者在接受几周或几个月的抗生素治疗之后,病情一般都会有所好转。然而,2005年至2006年初,苏格兰长老教会医院的542名结核病患者中,有221名(41%)感染的是多重耐药性(multi-drug-resistant,MDR)结核杆菌,普通的抗生素对于这种病菌无能为力。更糟的是,其中53位病患甚至对于为数不多的几种充当第二道防线的抗生素也毫无反应。最后,医生也无计可施,那53位患者中只有1位幸存下来,其中更是有一半的患者在确诊后的16天内就死亡了。这就是广泛耐药性(extensively-drug-resistant,XDR)结核病的第一次大规模暴发,它给人类敲响了警钟:结核病变本加厉地重新来袭了。
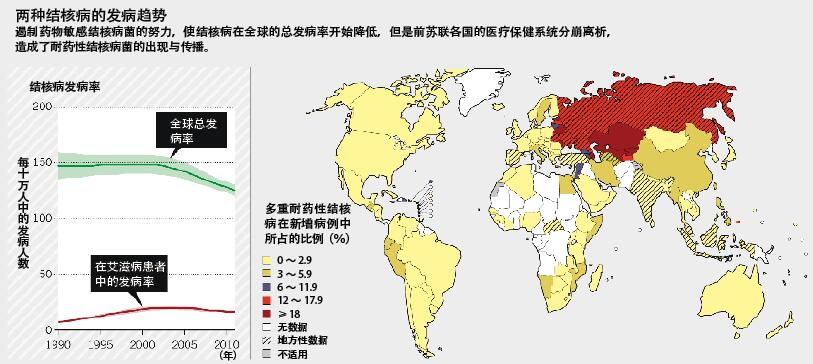
上个世纪80年代初,结核病的发病率持续降低,西方国家的决策人不时乐观地谈及结核病的灭绝。接着,艾滋病开始流行蔓延,并引发了90年代后期结核病的卷土重来。去年10月,世界卫生组织(WHO)发布的最新结核病报告显示,普通结核病(即抗生素敏感病株)的传播已经得到控制:新增感染病例大幅减少,死亡率自1990年已下降了41%。但是,该报告也警告:“耐药性结核菌正威胁着全球结核病防控工作的进展。”大约3.7%的新增病例以及20%的继发病例是由多重耐药性的结核菌所引起的。而在2000年,在多重耐药性结核病发病率最高的爱沙尼亚,这个比例达到了14%,2010年,在俄罗斯的阿尔汉格尔斯克省,这个比例更是飙升到了35%。目前,广泛耐药性病株已在全球84个国家出现,而据估计,它占耐药性结核病总数的9%。
普通结核病与耐药性结核病在治疗的难易程度上,存在着巨大差异。对于药物敏感的结核病,一经确诊,只要施于适合的药物,大都可以治愈。像确保病人及时服药这一类的简单措施,就能起到逆转病情的作用。但在一些国家,特别是在东欧、亚洲和非洲,公共卫生保健体系要么脆弱不堪,要么在过去20年里崩溃,那里的结核病患者因此无法得到应有的治疗:他们不是没有服用全疗程的药物,就是服用了错误的药物。这就造成了高传染性的耐药病株在这些地区出现并蔓延。
耐药性结核病的治疗难度大,且需要更多的资金与时间。我们需要新的工具——但目前已经50多年没有新的抗结核病药物问世,而且现有的结核病疫苗对耐药性病株基本无效。最普遍的结核病检测方法是,用显微镜观察病人的痰液样本,看其中是否含有结核分枝杆菌(Mycobacterium tuberculosis),但这样无法辨别它们是否具有耐药性。
格拉妮娅·布里格登(Grania Brigden)是瑞士日内瓦“医者无国界”组织(Doctors Without Borders)的结核病顾问,她认为多重耐药性结核病例的增加是一个“越来越紧急的公共卫生事件”。她警告:“20个结核病患者中至多只有1 个会接受耐药性检测,我们目前所看到的不过是冰山一角。”
然而,科学家很关注这些警告。蒂姆·麦克休(Tim McHugh)是英国伦敦大学学院临床微生物学研究中心的负责人,他正带领一支研究团队,对目前最高级的两种结核病药物之一进行临床实验。他表示:“我确实有那么点儿担心,人们在会议上大谈多重耐药性结核病,嚷嚷世纪大灾难,世界即将毁灭的胡话。事情还没有到那么严重的地步。令人感到焦虑的其实是,如果我们现在还不行动的话,事情可能就真的失控了。”
结核病的起落兴衰
结核病是目前世界的头号杀手之一,仅2011年,它就夺走了140万人的生命,并导致870万新增及继发感染病例。全世界1/3的人口都携带结核杆菌,但他们绝大多数并不会发病。
近代的第一次结核病大暴发发生在18世纪70年代末的工业革命时期。在当时的欧洲和北美洲,农村人口大量涌入城市,贫穷与随之而来的营养不良和人口过密,为结核病的传播提供了理想环境。但是,随着卫生、营养及医药条件的改善,所谓的“白色大瘟疫”(Great White Plague)开始渐渐减退。
上个世纪20年代开始使用的卡介苗(Bacillus Calmette-Guérin,BCG)对遏制结核病起到了一定作用。但现在,卡介苗主要只是对于非传染性的儿童结核病具有预防作用,而对于成人结核病基本无效。真正遏制结核病的其实是1952年推出的异烟肼(isoniazid),以及后来上世纪70年代推出的利福平(rifampicin)。麦克休说:“如果你看一下结核病在上个世纪50年代之后的发病趋势,你会发现结核病的感染率就是从那时开始急速下滑的。”
接着,20世纪80年代和90年代,艾滋病开始蔓延。麦克休认为,“不能低估艾滋病病毒的影响”,因为同时感染艾滋病病毒和结核杆菌会导致严重的生物协同效应:人体的免疫系统会加速瓦解,潜伏的结核杆菌在艾滋病患者的体内暴发的几率是正常人的20~30倍。1993年,WHO宣布,结核病已成为一个全球性紧要课题。目前,结核病已经成为艾滋病患者的头号杀手。
普通结核病的再度暴发为耐药性结核病的出现提供了条件。一旦结核病患者没有严格遵从医嘱,服用整个疗程的抗生素(普通结核病患者一般需服药6个月,而多重耐药性结核病患者则需20个月),自然滋生的耐药突变体就得到繁殖进化的机会。在上个世纪90年代肆虐的多重耐药性结核杆菌对异烟肼和利福平都具有很强的耐药性。感染这种结核杆菌的患者需要使用二线抗结核药物:广谱抗生素氟喹诺酮(fluoroquinolone)或抗生素注射剂(阿米卡星、卷曲霉素以及卡那霉素)。与一线药物相比,二线药物不仅疗效较差,毒性较大,而且所需的治疗时间也要长几个月。如果病人感染的结核杆菌对氟喹诺酮以及至少一种抗生素注射剂也有耐药性,那么该病人所患的结核病就属于广泛耐药性结核病(XDR-TB)。2006年,图盖拉渡口XDR-TB大暴发的报道,就在结核病研究界和决策界引起了不小的震动。
大多数专家都认为,造成耐药性结核病蔓延的最大元凶是某些国家公共卫生基础设施的退化,特别是自上个世纪90年代以来,前苏联结核病防治项目的停摆,这些地区的结核病患者无法得到及时的诊治。同时,抗结核病物在一些国家属于非处方药,这也造成不少患者错误地服用二线抗生素,从而加速耐药性结核病的蔓延。倒霉的是,正值俄罗斯和东欧地区的公共卫生部门分崩离析之际,一种极其危险的耐药性结核病病株开始肆虐,我们就不难理解为什么在WHO最新发布的报告中,多重耐药性结核病在俄罗斯的阿尔汉格尔斯克省、白俄罗斯、爱沙尼亚、卡萨克斯坦、吉尔吉斯以及摩尔多瓦的感染率最高(见图“两种结核病的发病趋势”)。
人类的反击
过去十几年来,药物敏感结核病与耐药性结核病呈现了两种不同的发展模式。对于药物敏感结核病的控制方法很简单,就是为病人提供诊疗与药物,而这方面的工作已经有所进展。2000年提出的联合国千年发展目标之一,就是在2015年之前遏制结核病的增长,并开始降低其发病率。2001年,国际结核病防治合作计划(Stop TB Partnership)的推出,将政府计划、研究人员、慈善机构、非政府组织以及私人领域的力量联合起来,协力对抗结核病的蔓延。
所有这些努力取得的一个重要成果就是“短程直接观察疗法”(DOTS)在全球的成功推广。这是一个由WHO提出的对抗药物敏感结核病的疗法,即结核病一经确诊,就对患者施以一线抗生素,并由医疗工作人员对病人进行严格监控,以确保其完成全部疗程。在很大程度上,多亏了DOTS的成功推行,WHO宣布人类将有望在2015 年之前,将结核病的死亡率减少到1990年的一半。
然而,对付耐药性结核病就不只需要重建医疗保健基础设施,还需要新的“武器”,比如新的诊断技术、药物和疫苗。私人领域却对于投资这类基础研究兴趣寥寥。因为其研究成果最终大都会以低价转让给贫穷国家,无从获利。安东尼·福西(Anthony Fauci)是美国国家过敏症与传染病研究所所长,他解释道:“毕竟,最终效益是私人企业不得不考虑的根本问题。”
在过去的十多年中,全球的各个结核病防治机构为结核病研究投入了大量资金。1998年,英国韦尔科姆基金会桑格学院研究所(Wellocme Trust Sanger Institute)的研究人员发表了结核分枝杆菌的基因组序列。这是结核病研究的一项重大进展,因为它让研究者能够分辨并研究导致结核菌致病性和免疫逃逸的基因。2012年,美国国立卫生研究院发起了一项规模更大的基因组测序计划,旨在揭示结核菌耐药性的遗传基础。福西说:“我们将利用新一代的测序技术,对1,000个来自耐药性结核病重灾区(南非、朝鲜、俄罗斯、乌干达等国家)的临床样本进行基因组测序。”
作战装备
目前,处于临床实验阶段的抗结核药物有10种。研究人员希望从中找出一种化合物能有效杀灭耐药性结核菌,并且见效快、副作用少,让结核病患者更容易完成疗程。例如,麦克休及其研究团队就正在非洲和亚洲的多个地区对一种常用于肺炎和皮肤感染的抗生素——莫西沙星(moxifloxacin)进行抗结核病的临床实验(他们预计在2013年公布实验的初步结果)。同时,研究人员还使用一种毒性较小且较易繁殖的分枝杆菌来替代生长缓慢、难以培养且存在生物安全隐患的结核分枝杆菌,从而加快药物筛选过程。麦克休说:“在此之前,总能听到化学家抱怨说,‘我合成了一种能够杀死大肠杆菌的分子,它很可能对结核菌也有效,但可惜我没有办法证明’。现在我们终于不再有这种遗憾了。”
快速准确地检测耐药性结核菌株,对于结核病的防治也具有十分重要的意义。在过去5年间,已有多种新的检测方法投入使用。其中一种就是被称为“基因专家”(GeneXpert)的检测方法,它采用基因扩增技术,检测结核分枝杆菌特有的DNA序列以及导致利福平耐药性的基因序列,只需90分钟就能完成。该检测系统已经获得世界卫生组织的批准,以及多个合作组织的资助,但是研究人员仍继续在寻找更简便、廉价的选择。
只有研制出能有效防治耐药性结核病的疫苗,才能从根本上解决问题。英国牛津大学的疫苗研究者海伦·麦克西恩(Helen McShane)就认为:“如果我们的终极目标是预防结核病,而不是永远对付那些层出不穷的耐药性菌株的话,就必须投资疫苗研究。”
2008年,欧盟启动了结核病疫苗研发计划(TB Vaccine Initiative),从欧洲各国、非政府组织以及私人基金会筹集疫苗的研发资金。在这些努力的推动下,候选疫苗的数量从2000年的0个增加了到现在的12个。
麦克西恩与她的研究小组正在研发的MVA85A疫苗是目前最先进的结核病临床疫苗之一,其第一份防效实验结果将于近日出炉。15年前,麦克西恩在攻读博士期间参与了这种疫苗的研发。它含有一种病毒,可以进一步加强被卡介苗激活的T细胞活性。2009年,麦克西恩与南非结核病疫苗研发组织合作,在南非对近3,000名接种了卡介苗的婴儿展开一项大型的MVA85A疫苗二期临床实验,并有望在2013年的第一季度获得初步实验结果。与此同时,她和同事也在南非和塞内加尔的HIV病毒感染者身上检验这种疫苗的有效性。
然而,这些努力真的可以遏制结核病的蔓延吗?世界卫生组织的结核病防治部(Stop TB Department)的卡琳·韦耶尔(Karin Weyer)认为,这些努力还远远不够。2010年投入结核病研究的资金大约是6亿美元,远低于世界卫生组织预估的20亿美元所需资金,而世界经济危机的爆发更使情况雪上加霜。韦耶尔说:“我需要,也想要保持乐观,但与HIV的研究经费相比,我们的资金真的少得可怜。”
同时,结核病菌一刻也没闲下来。2011年12月,印度孟买的医生发现了12例对所有抗生素都有耐药性的结核病,他们称之为“全面耐药性结核病”(totally drug-resistant TB,TDR-TB)。几年前,在意大利和伊朗也有类似病例出现,但这次,WHO对此格外重视,派出了专人调查。2012年3月,40名由WHO召集的专家认为,没有足够的证据表明TDR-TB与以前发现的XDR-TB有本质区别。
麦克休同意这一结论。但他并不需要等到有进一步的证据才开始行动。他认为面对耐药性结核病的步步紧逼,研究人员有责任将此告知公众。他谈道:“我认为科学家们不能再窝在实验室里,陶醉在自己的研究中。现在是时候走出来了。”
本文作者:利·菲利普是《自然》杂志的国际发展研究委员会委员。
请 登录 发表评论