唤醒植物人
撰文 史蒂文·洛雷(Steven Laureys)
翻译 冯泽君
随着医疗技术的进步,越来越多的急性脑损伤病人得以继续生存。对于在车祸中大脑受创或溺水导致脑缺氧的病人,医生都能保住他们的性命。不过,如果伤势太重,病人就可能昏迷。昏迷期间,病人无法睁开双眼,四肢也只能完成条件反射性活动。昏迷一般会持续2~5周,未能苏醒的病人,要么死亡,要么进入植物状态——虽已摆脱昏迷状态,可是没有任何意识。
权威专家面对植物状态时也往往一筹莫展。因为病人一旦进入植物状态,知觉的两个重要组成部分就完全分离:觉醒完好无损,意识(包括思维和感觉)却消失了。觉醒是指处于植物状态的病人仍然具有睡眠和清醒周期。醒着的时候,他们的眼睛是睁开的,有时会四下张望;其他时候眼睛闭着,就像睡着了一样,但一碰到他们,或对他们讲话,眼睛就可能睁开。这些病人一般能自主呼吸,还能做一些自发性动作,比如磨牙、吞咽、哭、笑、抓别人的手、小声嘀咕以及呻吟等。不过,这些动作只是反射性的,并非有意为之。病人通常不会死盯着某一物体,但有时,他们的目光也会短时间地追踪一个移动的物体,或是朝传来响声的方向看去。
很多“植物人”会在大脑受伤后的一个月内恢复意识,否则就会进入“持续性植物状态”(PVS),时间越久,恢复意识的可能性越小。中国每年有60多万急性脑损伤病人,其中有不少没能在一个月内恢复意识。1994年,专项研究PVS的多学科联合会(一个研究团队,由11个来自不同研究所的科学家组成)得出了这样的结论:如果大脑受到外部创伤后一年,或者脑缺氧损伤后6个月,病人仍无恢复意识的迹象,苏醒过来的机会就几乎为零。对于这些病例,联合会认为应该叫做“永久性植物状态”。
2005年,因为一位女性植物人,政府官员们展开了一场争论,将PVS的研究状况暴露在媒体的聚光灯下。这位病人就是美国佛罗里达州的泰里·夏沃(Terri Schiavo)。1990年,夏沃成为植物人,她的父母和丈夫都不知道她能否恢复意识,并在这一点上产生分歧。2005年,法庭作出判决:允许医生撤掉进食管道。13天后,夏沃脱水而死。 由于这场风波,人们才认识到,开发一种有效判断植物人能否苏醒的方法已迫在眉睫。近年来,科学家们开始应用脑成像技术,在没有反应的病人身上寻找意识的“蛛丝马迹”。如果医生们拥有了检测意识的方法,就可以准确区分哪些脑损伤病人有机会恢复、哪些病人希望渺茫。同时,这项研究本身也有助于了解意识本身。
困难的诊断
植物人无法与人交流,医生的检查即使非常仔细,也有可能忽略意识的存在。近年来,科学家一直在寻找客观高效的检测方法,以免在诊断植物状态的过程中出现差错,磁共振扩散张量成像、脑电图技术便是其中的代表。
那些摆脱了植物状态的病人,最初表现出来的意识活动都非常细微,随着时间的流逝,才慢慢明显起来。一开始,病人会有意识地做一些非反射性动作,但仍然无法表达情感、交流思想,这就是医学上的“微意识状态”。同植物状态一样,处于微意识状态的病人既可能很快恢复意识,也可能长期甚至永远处于这种状态。不过,和前者最大的区别在于,即使病人常年处于微意识状态,仍有机会康复。美国阿肯色州的男性病人特里·沃利斯(Terry Wallis)就是一个典型的例子。1984年,沃利斯不幸遭遇车祸,此后便进入了微意识状态。但在2003年,他又能开口说话了,虽然还不能走路,而且需要全天候看护,不过他的四肢已恢复了部分活动能力。
区分植物状态和微意识状态并不容易,即使经验丰富的医生,也需要反复检测才能作出判断。缺乏意识行为是植物人的典型特征,这也是医生诊断病情的依据。简单地说,如果病人看起来是清醒的(眼睛是睁开的),但一直无法执行某一指令(如“掐我的手”或“朝下看”),只能做一些反射性动作,医生就会认为这位病人已经处于植物状态。
上世纪90年代初,美国得克萨斯州奥斯汀市卫生保健康复中心的南希·蔡尔兹(Nancy Childs)和英国伦敦皇家神经障碍医院的基思·安德鲁斯(Keith Andrews)的研究显示,经过仔细检查,在最初被确诊已进入植物状态的病人当中,超过1/3的病人都表现出了些许意识的迹象。为了得到更可靠的诊断结果,医生们需要对病人进行标准化临床测试,检测他们对各种听觉、视觉以及触觉刺激的反应,比如美国新泽西州爱迪生市乔纳森复健研究所约瑟夫·贾奇诺(Joseph Giacino)制定的昏迷恢复量表、皇家神经障碍医院的海伦·吉尔-思韦茨(Helen Gill-Thwaites)发明的感觉特征复原评估技术等。在诊断方面,这些意识检测标准的有效性毋庸置疑,但和常规的神经学检查,或者格拉斯哥昏迷量表(Glasgow Coma Scale)之类的简单测试相比,就太费时间了。
知觉意识是主观体验,本身就很难由旁人评测。对急性脑损伤和无法交流的病人而言,就算检查得再仔细,也有可能忽略意识的存在。过去10年,研究人员一直在努力寻找客观的检测方法,以避免在诊断植物状态的过程中出现差错。借助X射线计算机断层扫描技术(x-ray computed tomographic scanning)或磁共振成像技术(magnetic resonance imaging,MRI),医生可以观察大脑的结构,确定大脑的损伤程度,但这两种技术都不能检测意识。不过科学的进步带来了转机,最新研究表明,利用磁共振检查得到的图像,医生可以预测脑外伤患者能否从植物状态醒过来。比如,脑干、胼胝体(连接大脑半球的带状组织)等特定脑区受到损伤的病人,苏醒的几率一般都很小。
磁共振扩散张量成像(diffusion tensor imaging,DTI)是近年才出现的新技术,可以检测大脑白质(由大量神经纤维组成)的完整性。利用这种技术,研究人员更加清楚地“看到”了病人从植物状态恢复的生理机制。美国康奈尔大学尼古拉斯·希夫(Nicholas Schiff)最近的研究就是一个典型的例子:他领导的研究小组利用扩散张量成像技术,检测到沃利斯大脑内的轴突居然在重新生长。
另一种比较常用的技术是用脑电图(EEG)监测大脑的电活动。EEG的结果可以显示病人的觉醒状态,因为在安静睡眠时期,大脑的电活动就会减弱。脑电图可以确诊昏迷中的病人是否脑死亡(当EEG无法显示出电位差,即变成一条直线时,可认作脑死亡)。不过,EEG并不能可靠地监测意识的变化情况。对于植物人,脑电图既不能确诊患者所处的状态,也不能预测病人康复的几率。我和比利时列日大学的同事已经证实,微意识状态病人在听到自己的名字时,会产生一个被称为P300电位的脑电活动。然而,有些处于长期植物状态的病人也会出现类似的P300反应,因此,这种技术在这方面似乎没什么诊断价值。
关键的联系
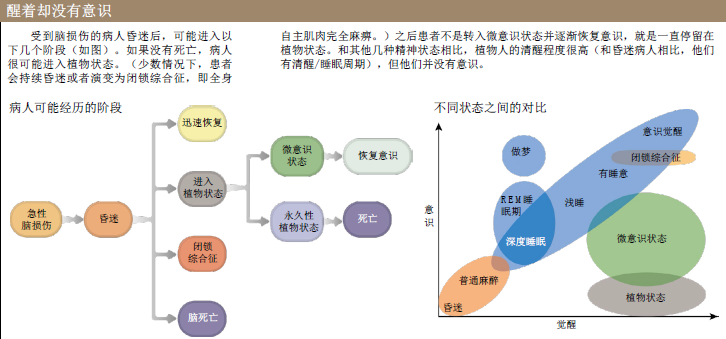
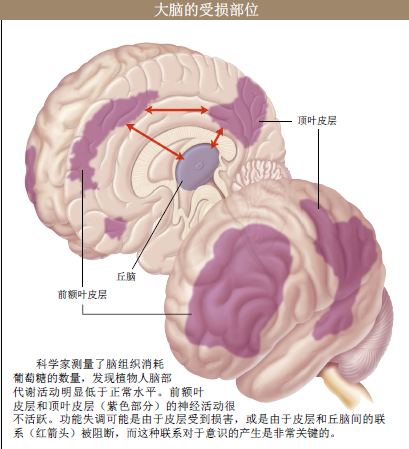
在健康人的大脑中,大脑区域之间的功能性连接以及大脑深部的中心结构(特别是丘脑)对意识的产生至关重要,然而在植物人的大脑中,很多重要的联系似乎中断了。
功能性神经影像技术(functional neuroimaging)也许是研究植物状态最具前景的方法。正电子发射断层显像技术(PET,功能性神经影像技术之一)可以监测大脑的代谢活动,比如检测大脑对葡萄糖的消耗量。利用PET所作的研究表明,植物人大脑代谢活动比较弱,强度还不足正常人的一半。20世纪80年代,美国康奈尔大学弗雷德·普拉姆(Fred Plum)领导的研究小组首先开始进行此类实验,后来,包括我们在内的一些欧洲组织又重复了这些实验,证实了上述现象。但是,我们的实验室在20世纪90年代后期也发现,有些病人从植物状态恢复后,大脑的代谢活动并没有发生实质性改变。
我们还注意到,一些健康自愿者与某些植物人的大脑代谢值很相近。希夫也曾报道,少数植物人的大脑皮质代谢水平几乎与正常水平一致。因此,大脑内能量消耗的整体水平与意识存在与否并没有太大联系。
不过,大脑中的某些区域确实对意识的产生有着重要的意义。多觉联合皮层(polymodal associative cortice)位于大脑额叶和顶叶,分布广泛,经常参与感觉信息的认知过程。在比较了植物人和很多健康自愿者之后,我们发现前者的多觉联合皮层网络的代谢活动明显偏弱,而且,意识与某些大脑区域(即额顶网络)内的功能性连接以及大脑深部的中心结构(特别是丘脑)有关。在植物人的大脑中,皮层之间的远距离联系、皮层与丘脑间的联系似乎都已中断。此外,意识的恢复必然伴随着种种网络连接的重建。
让我们感到无奈的是,处于微意识状态的病人也存在类似的大脑功能失常。因此,当病人处于安静状态时,PET测出的代谢结果无法区分植物人与微意识状态中的病人。只有在给病人施加某种外部刺激,比如疼痛或语言刺激时,分析此刻的大脑功能变化,PET测试的结果才会有所不同。
我们用电击产生疼痛的方式,来刺激植物人和对照组中的正常人,同时用PET技术测量所有人大脑中的血流量——这也是神经活动的一项指标。结果显示,疼痛刺激后,植物人和正常人的脑干、丘脑及初级感觉皮层都接收到了外周神经传来的感觉信息。然而在植物人的大脑中,除了初级感觉皮层以外,其他脑区都没有对刺激作出反应。初级感觉皮层似乎被孤立起来了,和其他区域,尤其是与痛觉意识相关区域的联系中断了。这些结果也让医生认识到,植物人与正常人感受疼痛的方式有所不同。
植物人受到声音刺激时,PET测试也可以得到相似的结果。和疼痛刺激一样,对声音作出反应的大脑区域仅仅局限在初级听觉皮层,高级的多觉区域根本没有反应。如此水平的大脑处理过程还不足以产生听觉意识。但是,在微意识状态病人中,听觉刺激可以引发大规模的、高级的大脑皮层活动,这种现象在植物人中是看不到的。希夫是第一个用功能性磁共振来研究微意识状态病人的科学家。他发现,如果用熟悉的嗓音向病人讲述一个对他很有意义的故事时,病人大脑的语言网络就会被激活。如果换成陌生的声音讲述故事,就不会引起这种反应。但对正常人,陌生声音也可以引起反应。
与此相似,我们小组在2004年发现,比起毫无意义的噪声,极富感染力的声音(如婴儿的哭声、病人的名字)可以在微意识状态的病人大脑内引起更加广泛的反应。以上结果说明,声音携带的内容确实会影响微意识状态病人的反应。但是,若要把此项技术发展为一个诊断工具,我们首先要证明,复杂的听觉刺激在植物人的大脑内无法引起大规模的反应。
真实的案例
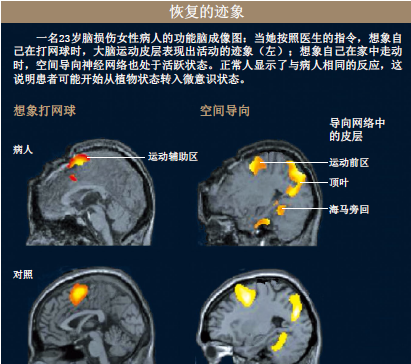
利用功能性磁共振检测,科学家对一位23岁的女性植物人进行检测,成功地判断出这位病人大概有20%的几率可以康复。这是否意味着成像技术已经可以运用于实践了呢?
2006年,上述假设经历了严峻的考验。英国剑桥大学阿德里安·欧文(Adrian Owen)的研究小组和我们研究小组的梅拉妮·博丽(Melanie Boly)合作,对一位23岁女性病人进行研究。她在车祸中受到严重脑外伤,昏迷一星期后,进入了植物状态。有时她会睁开眼睛,但对任何语言和非语言指令都没有反应(参见http://www.sciam.cn/article.php?articleid=346)。
车祸发生5个月后,欧文和同事对病人大脑作了功能性磁共振检测。在扫描过程中,研究人员向病人播放了一段正常录音,为了有一个参照,他们还播放了一段与上述录音节奏相吻合的噪音。结果发现,正常录音可以引起病人颞上回和颞中回的反应,这两个脑区与词意和语意的理解有关。在健康人中也可以检测到同样的反应模式。这一结果说明,这位病人的语言意识很可能开始恢复,但也不一定如此——健康人在睡眠或者深度麻醉时也可以被诱发出类似现象。
为了证明这名病人是否有语言意识,研究人员又进行了第2个实验。在这次试验中,病人需要完成的任务就是想象。当研究人员让病人想象自己正在打网球时,功能性磁共振检测显示大脑的辅助运动区被激活,这一结果和正常人的反应一致。接着,研究人员让她想象在自己的房间走动,结果与空间导向有关的神经网络被激活了,其中包括前运动皮层、旁海马皮层和顶叶皮层。这一结果也和正常人一致。尽管该病人已被临床诊断为植物人,但她能理解任务要求,并能多次完成任务,因此她的意识肯定还未丧失。
看到检查结果,我的第一反应就是怀疑病人被误诊了。在实验期间,多位专家都认为她已经处于植物状态,不过她的目光偶尔会短暂停留在某一物体上。有时植物人也会做出这种行为,这不是存在意识的典型表现,因此医生们还得寻找意识的其他表现形式。在6个月后的一次检查中,这名病人可以较长时间(长于5秒)盯住一个物体,而且还会找寻自己在镜子中的影像,这些都是她已经转入微意识状态的标志。目前她还处于微意识状态中,时而会听从指令,但还是无法与人交流。
考虑到这位病人比较年轻,处于植物状态的时间不长,我们从一开始就知道她大概有20%的几率可以康复。因此我们的研究不应该被误解为,所有长期处于植物状态的病人都是有意识的。事实上,在比利时列日大学,我们对其他60多名植物人进行功能性磁共振扫描时,还没有看到任何相似的意识特征。对这位23岁病人检测结果的最好解释就是,在检测时她已经进入微意识状态。其他的研究结果也证实,在功能性磁共振测试中,高级脑区的激活可以预示病人进入了微意识状态。
以上发现说明,探究意识是一件很困难的事。借助新型成像技术检测脑损伤病人的神经活动,我们得到了很多有用的信息,但是科学家们要作更多的研究,才能将功能成像技术应用于植物人的临床诊断,从而为治愈这一重大疾病奠定基础。但就目前而言,植物状态仍然难以准确诊断,要得到相对准确的诊断结果,还得依赖经验丰富的医生们进行仔细的临床检查。
请 登录 发表评论